- 爆发性垂体瘤卒中伴视力下降及昏迷一例
- 发布于 2015-02-03 16:01 来源:倪石磊医生
患者44岁男性,无明显诱因出现突发头痛、恶心、呕吐,视力下降等症状,进入当地医院治疗,并行颅脑CT检查,发现鞍区占位性病变。
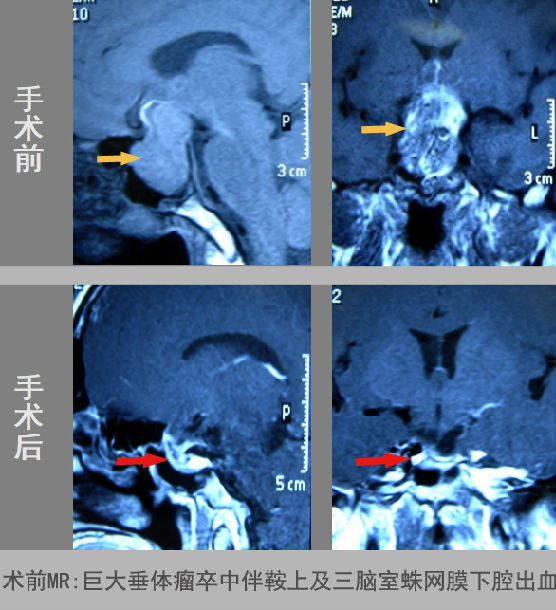
患者于当地医院治疗未见好转,转至我院就诊,并于当晚病情急剧恶化,体温上升达41℃,出现谵妄,意识障碍,视力急剧下降至微弱光感,合并低钠(121 mmol/L)及全系垂体功能减退。磁共振显示患者存在垂体卒中且出血向上突破至鞍上蛛网膜下腔及三脑室,病情复杂,情况危急。
在治疗爆发性和急性垂体卒中较为为关键性的问题是及时纠正垂体危象及手术时机的选择:不同的手术时机有着不同的适应症与优缺点,立即手术可尽快解除压迫,改善视力和垂体功能,解除脑脊液循环障碍;而对于危重病人应纠正全身状态后延期手术,其手术安全性更高。对于该患者,我们对其先纠正电解质紊乱,多措施降低体温,纠正垂体危象,待情况稳定,全身状态改善后尽早行微创手术,内镜下经鼻入路将垂体瘤切除,患者术后恢复满意,术后1个月恢复正常生活及工作。术后3个月随访,复查磁共振显示患者肿瘤切除完全,视力恢复接近正常,激素水平替代治疗已至正常水平。
垂体卒中是因垂体腺瘤突然出血或梗塞而导致头痛、视力损害、眼肌麻痹和意识状态及急性垂体功能减退的一种临床综合征。其中爆发性和急性垂体卒中的患者可迅速出现严重的神经系统症状、昏迷甚至死亡。因此,及时正确的诊断和治疗是提高垂体腺瘤卒中病人疗效的关键。
爆发性及急性垂体瘤卒中较为凶险。对于患有垂体腺瘤的患者应加强宣教,当出现剧烈头痛,视力模糊,眼肌麻痹和意识状态改变等症状时应及时就医并行垂体相关检查,以免耽误治疗。