- 成人前交叉韧带初次撕裂的手术治疗
- 发布于 2015-09-27 20:27 来源:李少博医生
前交叉韧带(ACL)撕裂在全世界范围内都是一个常见的损伤。据估计,ACL的发生率为35/100000人,其中女性运动员的发生率是男性运动员的2-8倍。这种损伤不仅会导致膝关节不稳、关节松弛、活动功能受限,还会导致远期的膝关节骨性关节炎。ACL的手术重建旨在帮助患者恢复包括体育运动在内的日常活动,这对于年轻、活动量大的患者更是如此。
据统计,每年仅美国花费在ACL重建手术上的费用就高达30亿美元,因此,如何使ACL重建手术获得满意的效果称为临床医生和研究高度关注的话题。本文对18岁以上成年患者手术治疗初次ACL撕裂的文献进行了回顾,并着重对临床决策的原则、临床结果和运动恢复的指南进行了阐述。
解剖和功能
ACL根据其在胫骨止点的位置分为前内侧束和后外侧束,ACL的胫骨侧止点呈扇形,而股骨侧止点呈椭圆形,并可于股骨外侧髁内侧壁可见两个骨性突起。外侧髁间嵴,又称为住院医师嵴,位于股骨止点的前缘,外侧分叉的骨嵴和外侧髁间嵴垂直,后者位于前内侧束和后外侧束股骨止点之间。
在膝关节屈曲活动时,ACL的前内侧束和后外侧束同时发挥作用,为膝关节提供前后方向和旋转方向上的稳定性。在膝关节屈伸的过程中,前内侧束的长度始终保持恒定,并在屈曲45-60度时获得其最大张力。但后外侧束在伸直时紧张而在屈曲时松弛,从而允许膝关节进行轴向旋转。已经有很多研究对ACL两个功能束的生物力学行为进行了报道。
全面的了解ACL的解剖结构和功能上是治疗ACL损伤的前提,并且有利于术者为ACL部分或全部撕裂的病例制定最佳策略时提供依据。
ACL损伤的治疗
ACL的治疗可以采用非手术治疗和手术治疗两种方式。急性ACL撕裂的手术决策必须考虑多种影响因素,根据患者的年龄、手术期望值和合并损伤确定最终的手术方案。一般来说,年轻、活动量大的患者能有可能需要通过手术来恢复术前的活动能力。在后文中,我们着重对ACL损伤的手术治疗进行了回顾。ACL重建的术后康复也对最终治疗效果非常重要,但在本文中不做重点阐述。
手术治疗
一旦决定对ACL撕裂行手术治疗,手术时机便成为首先要考虑的问题。术前活动范围、肿胀程度、股四头肌肌力均是影像最终手术成功与否的重要因素。术前关节肿胀和活动受限可能会导致术后关节纤维性粘连。
当术前股四头肌肌力下降超过20%时,采用自体骨-髌腱-骨重建ACL的病例术后2年时功能明显受到影响。还有报道认为,术前患肢股四头肌肌力达到健侧肌力的90%以上时,其术后2年的肌力要明显优于术前肌力小于健侧75%的病例。因此术前的治疗应以恢复活动范围、减轻肿胀、加强股四头肌肌力为主。
术中应首先明显ACL撕裂的类型。如果存在明显的单束部分撕裂,应考虑行加强手术。据报道,ACL单束撕裂的发生率为5%-35%。单束加强手术理论上的优势在于保留了本体觉、生物力学和生物修复能力。仔细清创并保留原有的韧带止点有利于进一步确定合适的骨道。
如今,大多数的行ACL重建的医生通常会采用单束重建的方式。和美国相比,欧洲和亚洲更常采用双束重建的方式。但不论采用哪种重建方式,了解双束的解剖结构对于医生行ACL对的解剖重建是非常重要的。因为双束重建技术相对复杂,除了医生对双束重建技术的熟悉程度以外,到底是采用单束还是双束重建还取决于很多因素。
已有报道采用综合性的流程图来帮助医生进行术前决策。胫骨止点的解剖变异是其中一个必须要考虑的因素(图1),如果前交叉韧带的胫骨止点在镜下测量小于14mm,就很难进行双束重建。除此以外,关节炎改变、多重韧带损伤、严重骨挫伤、骺板未闭、髁间窝宽度狭窄均被认为是单束重建的手术指征。髁间窝本身形状的变异也会对双束重建时钻双股骨隧道的安全性造成影响。
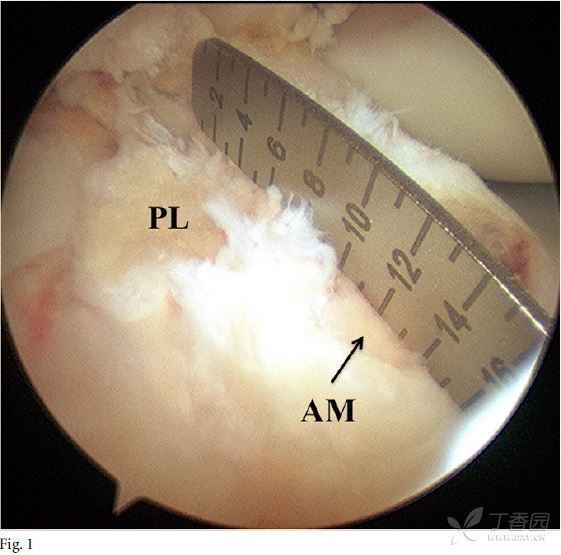
图1
使用关节镜标尺测量矢状位上胫骨止点的大小,ACL的胫骨印迹仔细分离,并采用标准的关节镜射频消融装置对前内侧(AM)束和后外(PL)侧束进行标记。
ACL重建常用的移植物包括自体骨-髌腱-骨移植、自体N绳肌移植、自体股四头肌肌腱移植和同种异体移植(表Ⅰ)。其中骨-髌腱-骨移植物不适合进行双束重建,并且在术前计划时应在磁共振上测量髌骨和股四头肌腱的矢状位厚度,便于术者了解移植物可能的厚度。有研究通过磁共振对N绳肌的尺寸进行了测量,结果发现磁共振上N绳肌的截面积和术中获得的移植物大小成正相关,而移植物的直径则无相关。Magnussen等认为自体N绳肌移植物直径小于等于8mm病例的术后早期翻修率明显高于大于8mm的病例。对担心出现供区症状和要求美观的初次手术患者,可以考虑使用同种异体移植物。新鲜冰冻的同种异体移植物通常需要经过放射和化学处理后再进行保存,它可以获得和自体移植物一样的效果。但最近的一些研究认为,对于那些希望早日恢复体育活动的年轻患者来说,使用同种异体移植物进行ACL重建可能意味着更高的失败率。
表Ⅰ 目前用于重建ACL移植物的优点和缺点
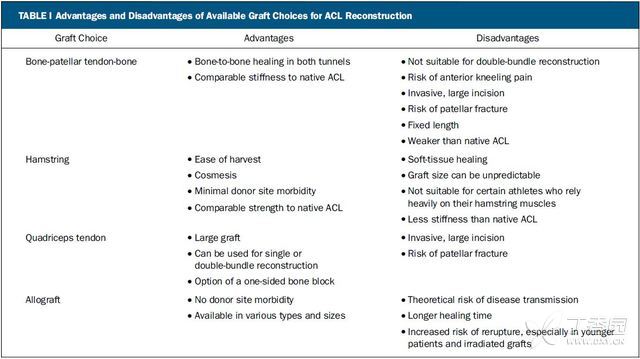
最后,患者的日常活动和生活方式也会影响ACL重建时的个体选择。例如,采用自体骨-髌腱-骨移植物很可能会引起膝前疼痛,因此这就不适合那些日常生活中因为摔跤运动或宗教活动需要下跪的患者。
准确的隧道定位对于ACL的解剖重建非常重要。之前已有研究证明非解剖位置的骨隧道会导致膝关节活动受限,并使得膝关节在动态载荷的过程中发生异常旋转。一项最近的研究对12名医生选择的ACL骨隧道位置进行了评价,结果发现ACL单束重建骨隧道的理想位置存在明显差异。术中和术后骨隧道位置的评价方法多种多样。其中术后需要拍摄正侧位片对骨隧道的角度和内植物的位置进行评价。Illingworth等描述了一种方法,可以根据正位片上的股骨长轴对股骨隧道的角度进行测量,如果该角度小于32.7度则有可能是非解剖位(图2)。通过手术前后磁共振的对比,也可以对韧带止点位置、骨道角度和ACL的长度进行评价(图3)。目前骨道位置评价的金标准仍是三维CT扫描(图4和5)。Meuffel等证明了三维CT扫描在评价股骨和胫骨骨道时可靠性最佳,除此以外,三维CT也对终将需要翻修手术的膝关节特别有用。
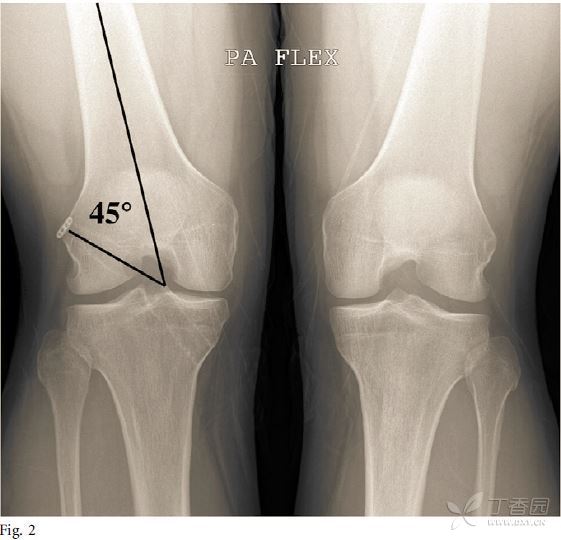
图2 ACL单束重建1年时的膝关节屈曲45度时的标准负重正位片,可见股骨隧道和股骨长轴呈45度角,提示骨道为解剖位。
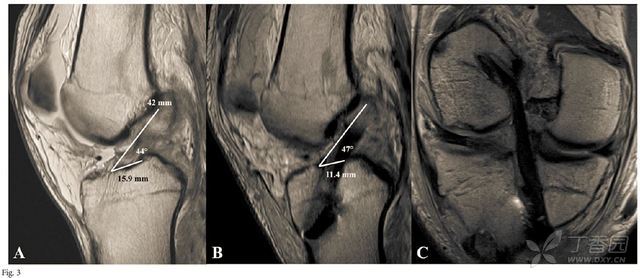
图3 A-C 采用自体骨-髌腱-骨解剖重建ACL的磁共振影像。图 3A 术前影像对包括ACL长度在内的指标进行初始测量;图3B
术后3个月时的矢状位扫描所示的胫骨止点大小和韧带的倾斜角;图3C
术后3个月时的冠状斜位片,可见ACL的长轴起于Blumensaat线位于髁间的最高点。该影像序列可用于ACL重建术后的影像学评估。
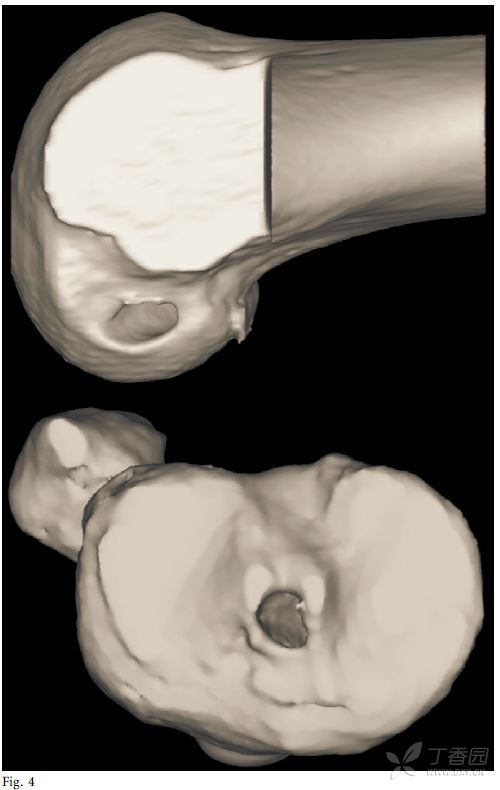
图4 股骨和胫骨三维CT重建可见ACL单束解剖重建时的骨道位置
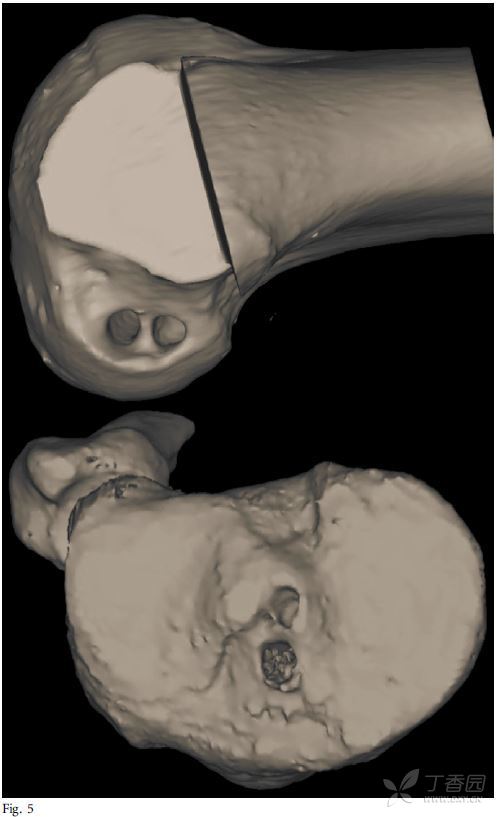
图5 股骨和胫骨三维CT重建髁间ACL双束解剖重建时的骨道位置
ACL重建的临床结果
Frobell等对121名活动量大的成年患者进行了一项Ⅰ级临床试验,将ACL早期重建和延迟重建的康复结果进行了比较,术后2年随访时,平均的膝关节损伤和骨关节炎评分(KOOS4)分别为:ACL早期重建组39.2分和ACL延期重建组39.4分(P=0.96)。延期重建手术组行半月板手术的比例明显高于早期重建手术组。这项研究最新报道的5年结果同样表现出了相同的趋势。延期重建组共有30名(51%)患者进行了ACL手术。因此,非手术治疗可能成为急性ACL撕裂的一种可行选择。
单束重建和双束重建的临床结果之前已有较多的相关报道(图6和7)。Tiamklang等进行了一项Cochrane系统回顾,对17项比较成年患者的单束或双束重建手术效果的随机和半随机对照试验进行了分析。作者认为两组患者在术后5年时的患者自评结果无明显差异。
在术后2-5年期间,双束重建组在国际膝关节评分委员会(IKDC)膝关节检查、轴移试验、KT-1000关节动度检查仪检测的膝关节松弛度方面结果更好。同时,单束重建的新鲜半月板损伤的比例更高。但值得注意的事,这篇系统回顾中纳入的所有临床试验均存在方法学上的不足,因此我们需要谨慎看待上述结论。
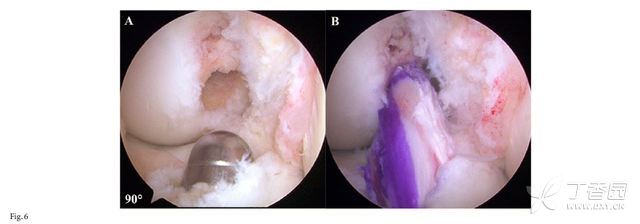
图6A-B 术中镜下ACL单束解剖重建的股骨隧道和胫骨隧道的位置。图6A 采用扩张器扩大胫骨隧道;图6B 自体N绳肌腱拉紧并固定于解剖位置。
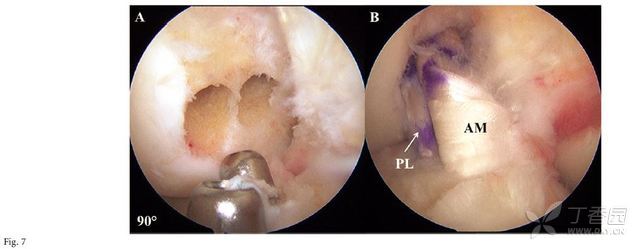
图7A-B 术中镜下ACL双束解剖重建的股骨隧道和胫骨隧道的位置。图7A 采用扩张器扩大胫骨隧道;图7B
采用同种异体移植物重建前内侧(AM)束和后外侧(PL)束,拉紧并固定于解剖位置。
Hussein等近期发表了一项Ⅰ级临床随机对照试验,将使用自体N绳肌腱行ACL解剖双束重建和解剖单束重建、传统单束重建的手术结果进行了比较,共有281名患者前瞻性随访了平均51.5个月。和解剖单束重建比较,解剖双束重建可明显改善关节的前后松弛度(KT-1000关节动度检测仪)和旋转松弛度(轴移试验),同时解剖单束重建在这两方面也优于传统单束重建。
解剖双束重建组患者的自评结果中只有Lysholm评分高于传统单束重建组,而解剖双束重建组的患者自评结果和解剖单束重建组相比没有明显差异。在另一项前瞻性比较研究对自体N绳肌腱解剖单束重建和解剖双束重建的结果继续了比较,该研究术中根据测量的ACL胫骨止点大小确定手术方式。术后平均随访30个月,无论是Lysholm评分、IKDC主观膝关节评分、还是KT-1000测量结果和轴移试验,组间均没有差异。
目前已发表的大多数研究均认为ACL解剖单束重建和双束重建在患者自评结果方面均没有差异,而两种手术方式在膝关节松弛度测量结果方面可能会存在一定差异,且双束重建的结果更优。还有一些临床证据认为,不论是采用单束重建还是双束重建,如果根据患者情况进行个体化选择,则两种手术术后可获得详细的临床结果。
对ACL部分撕裂行单束加强重建手术的结果页经常见诸报道。Sonnery-Cottet等对仍残留后外侧束的病例进行了前内侧束重建,术后平均随访36个月,可明显减少前后松弛度(Telos应力放射学检查法),同时可明显升高IKDC主观膝关节量表评分和Lysholm评分。Adachi等对ACL部分撕裂的加强手术和ACL完全撕裂的重建手术进行了比较,平均随访2.6年,结果发现加强手术具有更好的膝关节稳定性和位置觉。一项最近的系统性回顾认为,虽然目前支持加强手术的临床证据稍显薄弱,但仍令人鼓舞。
ACL重建后的体内生物力学
在体内进行膝关节的生物力学没有体外的“起始瞬间”(time-zero)的限制,还可以进行ACL重建后膝关节功能恢复结果的系列研究,且同时包括了实际存在的跑、跳、爬楼梯等负重活动。
Georgoulis等利用表面标记物采用传统的视频运动分析的方法,对重建的ACL和健侧膝关节进行了比较,结果行走时双侧膝关节无明显差异,仅在重建侧膝关节可见更多的胫骨内旋。Tashman等采用动态立体放射学方法对患者下坡跑步时起步相的膝关节运动学特点进行了评价,结果发现和健侧肢体相比,ACL重建的膝关节外旋内收更加明显。
该研究采用的手术方法包含了非解剖定位方法,由此可见ACL采用非解剖重建后无法使膝关节在负重条件下恢复受伤前的状态。Abebe等采用双平面透视和磁共振评价膝关节在不同的静态位置时膝关节的功能情况,他们发现和非解剖重建相比,采用解剖位置的股骨隧道行单束重建后,膝关节运动学特点更接近正常膝关节。
有研究采用了双平面放射法,在跑步的早期和站立中期,对ACL解剖双束重建膝关节和健侧的胫股关节间的旋转和位移进行比较,还有学者采用基于模型的追踪技术评价胫股关节的运动学特征。不管采用哪种方法,ACL解剖双束重建术后的运动学指标和健侧比较没有明显差异。这个结果说明膝关节双束解剖重建可能使膝关节功能恢复至健侧的水平,但还不清楚解剖单束重建是否和解剖双束重建一样获得接近正常膝关节功能的效果。
ACL重建术后的运动恢复
ACL重建术后运动恢复的时机受到多种因素的影响。其中移植物的选择就关系到是骨与骨间的愈合(例如骨-髌腱-骨移植物)还是骨与软组织间愈合。Ardern等的系统性回顾对48项研究进行了分析,其中共包括5770名患者,术后平均随访41.5个月,最终有82%的患者的运动水平获得改善,63%的患者运动水平恢复至受伤前水平,仅有44%的患者可以参加竞技性的体育活动。运动水平未能恢复的主要原因是患者担心再次受伤。
Brophy等对恢复运动的足球运动员进行了研究,结果发现年轻、男性运动员比年长、女性运动员更可能重返运动场。Smith等对平均21岁的77名运动员的运动水平恢复情况进行了评估,结果发现71%(55名)的运动员在术后12个月恢复至伤前运动水平。未来还应该针对运动的类型、频率、强度、时长对运动恢复的比例进行研究。
ACL重建术后移植物失败
有研究对ACL重建术后移植物失败和对侧膝关节ACL损伤进行了分析。来自丹麦膝关节韧带注册系统的数据对ACL重建术中采用前内侧钻取股骨隧道和经胫骨钻取股骨隧道进行了比较,前者术后翻修的比例(5.16%)要高于后者(3.20%),相对危险度为2.04(95%可信区间1.39-2.99)。考虑到经胫骨钻取股骨隧道的方法会将移植物放置于非解剖位,因此我们应当谨慎看待这一结果。ACL解剖重建可能带来更高的移植物失败的风险,移植物的越接近解剖位置,失败的风险越高。
Boourke等进行的最近一项研究发现,不论是骨-髌腱-骨还是自体N绳肌移植物,ACL重建术后失败率可达到11%,对侧膝关节出现继发性ACL撕裂的比例可达到了13%,而移植物的类型对失败率没有影响。还有一些作者认为,对侧膝关节ACL出现撕裂的风险远远高于同侧膝关节ACL移植后的失败率。Shelbourne等对1415名行自体骨-髌腱-骨ACL重建的患者随访5年以上,结果发现较小的年龄和较大的活动量均会导致双侧膝关节损伤增加。
术后6个月以内恢复活动并不会增加损伤的风险,18岁以下患者术后恢复活动的时间平均4.6个月。在van
Eck等对同种异体ACL解剖重建的失败率进行的前瞻性研究中,有17%(13/27)的患者在术后9个月时再次发生撕裂。将来仍需要对导致ACL移植物失败的影响因素做进一步分析。根据目前现有的证据,较小的年龄和较高的活动水平可能是发生再次损伤的预测因子,而与恢复运动的时间无关。
ACL重建术后的骨关节炎
ACL重建术后出现的骨关节炎是临床上非常关心的问题。Li等对单束ACL非解剖重建术后出现骨关节炎的预测因子进行了回顾性分析,他们将放射学表现为至少一个间室出现Kellgren和Lawrence
2级或至少两个间室为Kellgren和Lawrence 1级定义为骨关节炎,平均随访7.86年,总发生率为39%(96/249)。
出现骨关节炎的理想预测因子包括:BMI、随访时长、既往半月板切除术病史和2级以上的内侧软骨形成。Roe等也对N绳肌或骨-髌腱-骨自体移植物重建ACL的连续非随机患者出现骨关节炎的比例进行了研究,随访7年时,骨-髌腱-骨移植物组出现骨关节炎的比例为45%(24/53),而N绳肌移植物组出现骨关节炎的比例只有14%(7/51)(p=0.002)。
很多学者也进行了一些长期随访研究。Oiestad等对单独ACL重建的患者与合并半月板和/或软骨病理改变的患者进行了长达10-15年的随访,对两组患者的膝关节的功能进行了前瞻性研究,放射学评估采用Kellgren和Lawrence分级,结果发现合并病变组的患者有80%出现了关节间隙2级狭窄,明显高于单独重建组62%的比例(p
=
0.008),但两组的骨关节炎症状并无明显差别。在这些患者中术后出现髌股关节炎的比例为26.5%(48/181),且与较大的年龄、症状进展程度、胫股关节炎严重程度和膝关节功能受限程度相关。
Salmon等也对关节退行性改变和半月板切除的关系进行了报道,在采用自体骨-髌腱-骨移植物重建ACL术后13年时,膝关节松弛度明显增加且伴有关节活动受限。Shelbourne等也进行了类似的研究,对780名行骨-髌腱-骨自体移植物重建ACL的患者进行至少5年的随访,发现膝关节屈伸活动受限和放射学表现为骨关节炎相关。Shelbourne和Gray对手术时不伴有膝关节其他病变的患者进行了10年以上的随访,骨关节炎的发生率为2%,Lebel等进行的类似研究认为这一比例为8%。
目前,众学者依据现有的证据普遍认为,术后伴有半月板和/或软骨损伤、膝关节活动受限的病例会导致骨关节炎的进展,而行ACL重建手术时不伴有其他关节病变的病例骨关节炎的发生率很低,即使经过长时间的随访亦是如此。将来需要对ACL重建术后骨关节炎的原因和进展作进一步的研究,包括通过先进的影像学方法或相关生物标记物进行早期诊断等。
综上所述,急性ACL撕裂的手术治疗在年轻、活动量大的患者中非常常见,且效果可靠(表II)。使用双束重建和单束重建在患者自评结果方面无明显差别。患者的年龄和活动水平是其恢复运动和再次损伤的有效预测因子。根据当前现有的数据,恢复运动的时间可能和重建的ACL再次损伤无关。ACL重建时探知的半月板和/或软骨病理改变、术后膝关节活动受限和未来骨关节的进展相关。以后还需要采用患者相关的敏感测量指标对ACL损伤的手术治疗做进行更有说服力的研究。
