- 股骨头缘何会坏死
- 发布于 2015-01-14 21:51 来源:朱明生医生
股骨头缺血后会引起骨细胞的坏死,称为股骨头缺血性坏死,因为这是在无菌的情况下产生的,所以又称为股骨头无菌性坏死,这些都统称为股骨头坏死。髋关节是体内的大关节,其活动量较大,因此容易受到外伤,当股骨头发生缺血性坏死时,身体的压力或负重就会引起股骨头塌陷及变形,导致髋关节活动受限,并引发一系列问题。
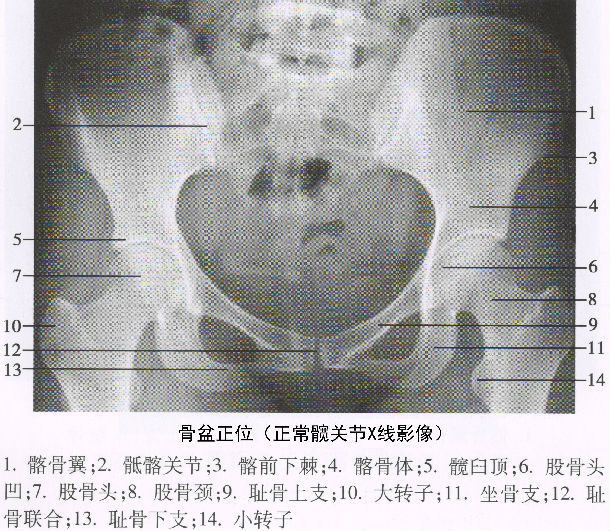
一、什么因素容易导致股骨头坏死?
①外伤。如外力撞击引起股骨颈骨折、髋关节脱位、髋关节扭挫伤等。
②大量饮酒。长期大量的饮酒而造成酒精在体内的蓄积,引起血脂升高从而造成了血液粘稠度的增高,血流速减缓,使血液凝固性改变,堵塞血管,导致局部供血不足,股骨头营养中断,造成股骨头坏死。
③大量或长期地使用肾上腺糖皮质激素等。
④慢性累计性劳损。
⑤骨代谢紊乱。
⑥髋关节手术后继发坏死。
⑦骨质疏松。
⑧骨结构改变导致血管受挤压致血流障碍,如髋关节发育不良。
⑨还有儿童骨坏死,其发病原因不清,一般多发于4~10岁之间,引起骨骺的坏死,又称为特发性骨坏死。
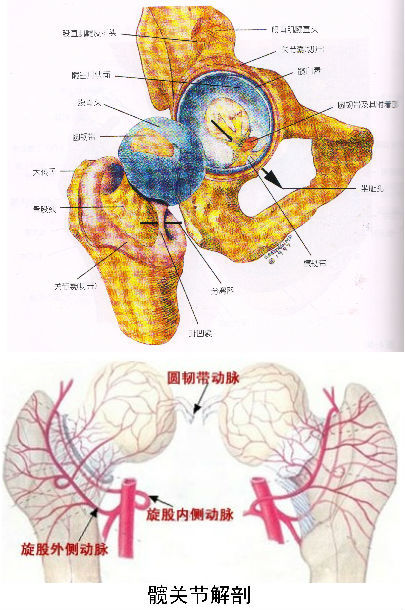
二、股骨头坏死怎样做到早期诊断?
股骨头坏死的治疗效果与病情轻重、发现早晚、病程长短有很大关系,病变发现越早,病情越轻,治疗效果越好,因此股骨头坏死应做到早期诊断和早期治疗。股骨头早期诊断应遵循以下原则:
①凡20~50岁的成年人,腹股沟或髋部疼痛,并向大腿放射(或一侧膝痛活动后髋痛),缓慢的进行性加重,夜间疼痛明显,经一般药物治疗无效,且有外伤史或酗酒史或有其它引起股骨头坏死的诱因和疾病者,应首先考虑本病。
②对所有腰腿痛患者在进行体检时,应常规检查髋关节功能,如发现患侧髋关节外展,内旋受限,应怀疑本病的存在。
③对股骨颈骨折患者应随访至伤后3~5年,如发现股骨颈高度递减,股骨头囊性变,并有临床症状,应考虑本病。
④对可疑病例必须首先拍摄髋关节正位和蛙式位X线片,如无异常,应严密观察或进一步进行CT、MRI、ECT、骨内压测定,动静脉造影等检查。
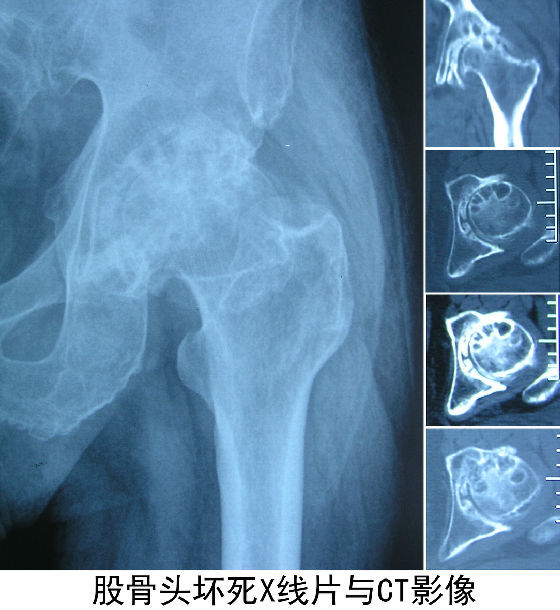
三、股骨头坏死的分期
1期:髋关节进行性疼痛,活动轻度受限,在X线片、CT上改变不明显或有点滴密度改变,核磁共振和同位素扫描可以发现。
2期:髋关节疼痛为主,外展内旋轻度受限。X线片、CT示股骨头外形与关节间隙仍无任何变化,软骨下可见囊性变。
3期:髋、膝疼痛加重,负重耐力下降,跛行。X线片、CT片上可有骨小梁断裂和骨皮质不连续,或密度不均等改变,此时股骨头已经裂解,但外形改变不大。
4期:髋关节活动受限,严重者行走困难,或丧失劳动能力。X线片、CT片上股骨头变形并有间隙变化或伴有髋关节的变形。
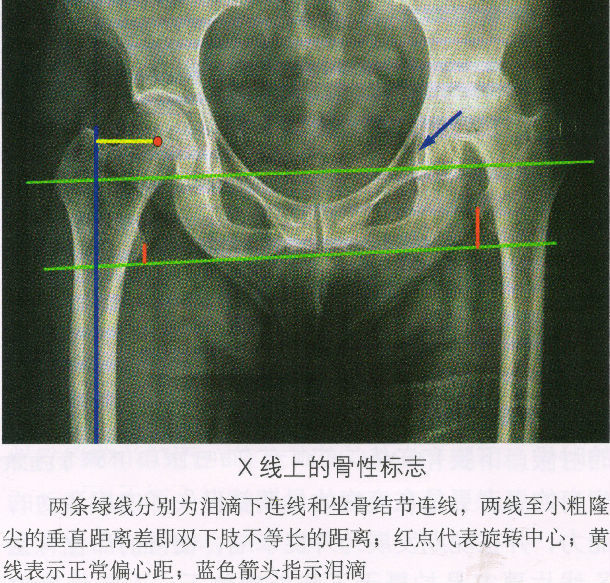
四、股骨头坏死临床常用治疗方法
1、非手术治疗
①避免负重:包括部分负重及不负重,行走时尽量以车代步,仅应用于塌陷前的股骨头坏死,即1期及2期。
②药物治疗:早期股骨头在没有塌陷变形时可以服药治疗,也可以服药止痛,而当股骨头发生囊性改变形成塌陷或变形以后,就不能服药治疗了。许多广告都说可以根治股骨头坏死,股骨头坏死是一个漫长的过程,最好到大医院接受治疗,而且不同时期的用药也不同,所以建议选择偏方治疗的病人应该慎重。
③其他治疗方法:如电刺激治疗、放血疗法、高压氧治疗等,但效果不确定。
2、手术治疗
①中心减压:可降低骨内压,增加股骨头内血流。
②截骨术:改变股骨头主要负重区,主要适用于2期及3期且病变范围较小的病人。
③植骨术:促进坏死股骨头的修复,可用于2期、早期的3期病人及中心减压失败的病人。
④带血供的骨移植:增加股骨头血供,加速骨愈合。
⑤介入性治疗:改善股骨头供血。
⑥人工髋关节置换术:对于晚期3期或4期病人,人工全髋关节置换术是最佳选择。
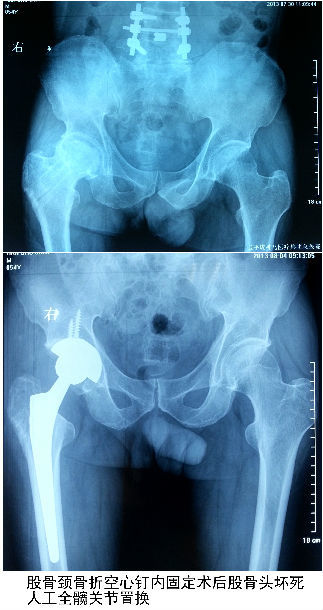
五、股骨头坏死的初期患者为什么易被误诊、漏诊?
初期患者临床表现不典型,类似于骨科其它一些疾病的症状。X光片不仔细检查,不易发现病灶所在,因此常被误诊、漏诊。股骨头坏死容易误诊为:腰椎间盘突出症、风湿、强直性脊柱炎、软组织损伤等。
六、股骨头坏死患者在治疗过程中应注意什么?
①股骨头坏死最突出的特点是自觉症状的轻重与股骨头坏死程度不成比正比,所以病人要特别注意必须坚持按疗程治疗,不能半途而废,也不能是时断时续。
②不能滥用其它治疗股骨头坏死的特效药物和手段。
③不能使用肾上腺皮质激素或其它影响疗效的药物。
④应禁酒,尽量不吸烟。
⑤尽量减少负重,行走以车代步,必要时应该拄拐。
⑥按治疗阶段进行功能锻炼。
七、股骨头坏死患者在天气变化时如何保护自己?
大部分股骨头坏死患者在天气变化时病情加重,髋部疼痛难忍,其主要原因是潮湿和寒冷两方面因素。潮湿可造成臀部、腿部等处的皮肤呼吸代谢功能失调,以致局部组织血流缓慢而引起微血管充血、瘀血、渗出增加,使患者的症状加重。因此,在潮湿的条件下,患者除适当活动外,应保持工作和生活环境的干燥,以避免症状加重。
寒冷主要是通过对臀部和腿部的血管收缩,而致髋部的瘀血、缺血、水肿等血循环障碍,使患者的病情加重,因此不可在寒冷的地方久坐或睡眠,冬天注意多活动和注意保暖。
八、股骨头坏死患者是否应卧床休息?
许多患者以为患了股骨头坏死不能够负重,就意味着卧床休息,这种想法是不对的。股骨头坏死的形成是各种原因引起的局部缺血,坏死形成后,由于疼痛等原因限制了活动,导致肌肉收缩力下降,关节活动障碍等一系列变化。在此基础上,更减少了活动,这样形成了恶性循环,最终导致局部血液循环障碍,坏死继续发展。
由此看来,患病后不活动的思想是错误的。通过活动既改善了血液循环,又可预防并发症的发生,有利于股骨头的修复。但功能活动时注意在不负重的前提下进行,辐度不宜过大,用力不可过猛,每个动作达到轻痛,才能起到事半功倍的效果。
九、股骨头坏死患者为什么要减少负重?
避免或减少负重是股骨头坏死治疗中的关键,其原因有三:
①股骨头的机械强度是由骨小梁系统来维持的,股骨头颈处的骨小梁由抗张力骨小梁,抗压缩骨小梁,粗隆间骨小梁和次要骨小梁组成。头坏死后,骨小梁萎缩、断裂、消失,使股骨头碎裂、塌陷和变形。只有避免负重才能给骨小梁重建和修复创造条件,才能使股骨头保持完整外形而不塌陷或不进一步塌陷。
②股骨头的骨软骨的弹性缓冲抵抗力和维持关节间润滑的作用。3期以上的患者,骨软骨均已坏死和消失,只有避免负重才能减少股骨头和髋臼之间的磨擦,有利于骨软骨的修复。
③静脉瘀阻与骨内压升高是造成头坏死的主要病机,减少负重就可以减轻静脉瘀阻,减少骨内及关节腔压力,并促进骨修复。
十、治疗过程中为何有些患者疼痛减轻,而有些患者加重?
股骨头坏死患者经过系统的治疗,大部分患者临床症状和体征都有所改善,但部分患者所诉说髋关节疼痛加剧心里压力很大,失去了治疗的信心,但X线显示好转。其实髋关节疼痛不完全标志着病情加重,骨质在修复过程中也会出现这种现象。坏死骨靠近关节面被吸收,产生酶类和蛋白的分解产物,这些毒素进入关节腔刺激滑膜,便产生了剧烈疼痛。死骨吸收后,疼痛便会减轻消失。
十一、股骨头坏死患者该注意什么?
因为股骨头坏死髋关节内压力较高,所以股骨头坏死患者不宜过久地站立或行走,这样会增加髋内压力。但也须进行一些较轻松的户外活动。因为正确的运动有利于促进股骨头坏死的再生与修复,它能改善髋关节功能,缓解肌肉痉挛,减轻疼痛。
股骨头坏死患者应扶拐行走,双侧股骨头坏死扶双拐行走。如病情允许身体况状好可骑自行车或三轮车要坚持每天进行户外活动。“晒太阳”,因“晒太阳”可以在皮肤及机体内合成维生素D,维生素D能促进人体对钙,磷的吸收,减少骨骼中钙、磷成分的丢失,对维持股骨头骨量,促进坏死骨的再生与修复是大有好处的。但应注意,在活动过程中,防止摔倒,造成骨折,因股骨头坏死髋关节活动受限,骨质脆弱,所以反应能力下降,易出现骨折。
股骨头坏死患者可在床上作一些简单的功能锻炼,因为简单的功能锻炼可以改善髋关节活动,增加髋关节活动范围,同时减轻股骨头压力,改善股骨头血液循环,缓解髋及大腿的痉挛的肌肉,从而减轻由肌肉痉挛引起的疼痛,促进髋关节周围无菌性炎症的吸收,解除周围粘连。
股骨头坏死患者的锻炼不易太剧烈,太劳累,应做到比较舒服就可。如躺在床上,双腿抬起做踏空车动作,或双手把住膝关节下部、极度屈膝关节、屈髋关节至最大范围。但不宜过度,应以能忍受为度。
十二、股骨头坏死患者对拐杖的使用方法?
减轻患髋的负荷,保护性负重是最低限度的干预治疗,应用拐杖支持下的部分负重,是减轻症状,延缓股骨头结构损害的最好措施。治疗期间应定期拍摄X射线检查,至病愈后才能负重。
⑴拐杖能有效的减轻下肢负荷,原则上用双拐杖。用上肢和手控制拐杖,适宜的高度是从足底到腋窝的高度,比身高少40厘米,站立时从足小趾前外侧15厘米到腋下2~3横指的高度。
⑵扶拐杖行走法有:
①二点步行:右足和左拐,左拐和右足互相交替行走;
②三点步行:两拐和患侧足三点行走,健侧足独立行走;
③四点步行:足和拐杖交替步行。

十三、股骨头坏死患者如何调整自己的心态?
股骨头坏死一旦发生以后,整个医学界都感到治疗困难,一般医院都主张更换人工股骨头;如果病员选取保守治疗,效果差异又很大,终日都为疾病困扰,使身体备受摧残。而更为严重的是病员心理负担大,长期出于担心、焦虑之中,影响睡眠、身体素质不断下降,这样形成恶性循环,股骨头坏死的症状、体征愈加严重。
所以,我们认为股骨头坏死的病员,一旦确诊以后,不要过于紧张,面对现实,首先要增加这方面的一些常识,对股骨头坏死的发病原因、治疗做一些初步了解,决定是采取手术治疗,还是先保守治疗。总之,随着医学的不断发展,治疗办法和效果会愈来愈好,病员要与其他同类病员,多多交流,积极调整心态,保持乐观,增强体质,这样对提高治疗效果会起到很好作用。
