- 胃肠道早癌与外科手术以及效果?
- 发布于 2016-01-07 21:39 来源:李晨医生
内镜粘膜下剥离术DD治疗胃肠道早癌及癌前病变与外科手术效果一样的微创方法
什么是内镜粘膜下剥离术?
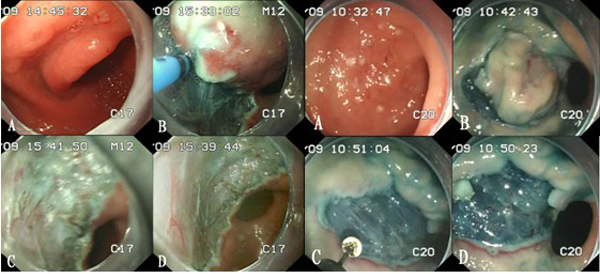
内镜粘膜下剥离术是指在内镜下,使用高频电刀与专用器械,将胃肠道病灶(包括胃肠道早期肿瘤)与其下方正常的粘膜下层逐步剥离,以达到将病灶完整切除的目的。ESD由内镜下粘膜切除术发展而来的新技术,技术成熟,近年已逐渐成为治疗胃肠道早癌及癌前病变的有效方法。
内镜粘膜下剥离术主要适用于哪些病变的治疗?
主要适用于胃肠道早期癌或癌前病变,局限于粘膜层或只有浅层粘膜下侵犯,同时无局部淋巴结及远处转移者。临床上,ESD常应用于以下消化道病变的治疗:1、消化道息肉及各种癌前病变,尤其是直径大于2cm的病灶,推荐ESD治疗,可以一次完整切除病变。2、消化道早期癌,结合色素放大内镜、超声内镜检查,确定早期癌的浸润范围和深度,对局限于粘膜层和没有淋巴结转移的粘膜下层早期癌,ESD治疗可以达到外科手术同样的根治效果。3、粘膜下肿瘤,如平滑肌瘤、间质瘤、脂肪瘤等,超声内镜检查确定来源于粘膜肌层和粘膜下层的肿瘤,通过ESD治疗可以完整剥离病变。在日本,目前几乎一半以上的早期胃癌、大肠癌都是通过ESD来完成治疗的。
内镜粘膜下剥离术有哪些优点?
ESD与粘膜切除术具有同样的目的及类似的做法,但其优点为:能完整切除大于2cm的较大病灶,并且具有较低的复发率。消化道早期癌的治疗以往以外科手术为主,但创伤大,患者恢复慢,而且切除病变器官后,往往会引起不同程度的功能障碍。ESD可以一次性完整切除较大病灶,避免肿瘤残留与复发,与传统的胃大部切除术或胃肠道早癌根治术相比,ESD损伤小,费用低,术后恢复快。
内镜粘膜下剥离术的安全性
与其他内镜下治疗一样,ESD也有一定的危险性。主要并发症为出血、穿孔,发生率约5%-8%。对于术中出血,可在内镜下电凝或使用钛夹等方法控制,术前、术后应用止血药可有效预防术中及术后出血的发生;ESD并发的穿孔通常较小,一般在术中即可发现,可予钛夹缝合、术后胃肠减压、禁食、防治感染等综合方法治愈。仅少数患者需外科治疗。即便如此,ESD仍是一种简便、有效、创伤性小,且疗效与外科手术相当的治疗胃肠道病变的方法。
内镜粘膜下剥离术后应注意的事项
内镜粘膜下剥离术的患者,术后应禁食1至2天,1周内以流质易消化饮食为主,使用抑酸药物、粘膜保护剂,并防治感染。术后2天内应注意有无腹胀、腹痛、呕血、黑便等情况,注意有无出血、穿孔等并发症的发生。术后2月内应择期复查胃肠镜,了解创面愈合情况及有无病灶的残留。