- 肝转移瘤介入治疗
- 发布于 2013-05-13 16:42 来源:谢印法医生
肝转移瘤介入治疗的生理学基础
1、正常情况下门静脉参与约70%肝脏供血,肝动脉参与约30%供血。
2、肝脏双重血供、肝脏转移瘤主要由肝动脉供血(sigurdson等肝转移瘤活检前经肝A门V灌注FUDR放射性标记发现肝A灌注明显高于门V灌注)。
3、部分学者认为肝动脉供血为主,门静脉供血次之。近年来研究显示门静脉不参与肝转移瘤供血。
4、Lautt等观察到肝动脉血流减少或闭塞时,肝脏有从门静脉改变氧提取的能力。
5、选择性或超选择性肝动脉插管是治疗肝转移瘤介入治疗基础。
肝转移瘤为什么选择介入
1、肿瘤发病上升,肝转移瘤发病上升趋势。
2、肝转移瘤常合并肝脏基础差如慢性肝病、肝损伤等。
3、肝转移瘤全身化疗疗效欠佳。有报道即使5-FU联合奥沙利铂和伊立替康治疗直肠癌肝转移临床疗效仅20%左右。
4、部分肿瘤如:眼恶黑、类癌和胰岛细胞瘤等只向肝转移且全身化疗不敏感。
5、介入治疗方法多:灌注化疗、栓塞、门静脉化疗、无水酒精、粒子植入、射频消融等。
6、介入治疗为局部灌注高浓度化疗药物并栓塞,减少化疗药物所致全身毒性反应。
介入灌注化疗与静脉化疗区别
灌注全身化疗
局部浓度高局部浓度低
首过效应无
栓塞―缺血/氧无
局部存留时间无
栓塞化疗协同无
副作用小大
大剂量小
一、肝转移瘤介入化疗(HAI)
肝动脉介入化疗的方法是经皮动脉穿刺插管至肿瘤供血动脉,利应药物浓度时间效应给予化疗,从而提高靶肿瘤局部药物浓度和延长药物与肿瘤的接触时间。研究证实经动脉插管至肿瘤部位注入抗癌药物,到达肿瘤组织内的药物浓度比一般周围静脉给药或口服给药要高出10~30倍疗效因而提高,全身的毒副反应明显减轻。
化疗药物选择
常应抗肿瘤药物的剂量为:
5Fu1000-1500mg,DDP60-100mg,MMC10-20mg,ADM40-60,EADM40-80mg,VP-16200-500mg;VCR1-2mg,CBP300-500mg,BLM10-40mg,BCNU100-300mg,DTIC200-800mg,CTX500-800mg,HCPT20-40mg,JZ1.4-1.8,草酸铂150mg-200mg。
应根据肿瘤病理性质,对药物敏感程度以及病人的耐受量选择药物品种及用量,以联合化疗为主,具体原则如下:
(1)每个化疗药物单独用应具有一定的疗效;
(2)各种化疗药物的作应机理互补相同,毒性作用互补重叠;
(3)根据病人情况使每种化疗药物都达到最大耐受量;
(4)化疗药物必须被肝脏快速清除(高首过清除率),肝脏药物浓度较体循环高30-100倍,高剂量时更加有效。
二、肝转移瘤化疗栓塞(HAE)
常用栓塞剂种类:
(1)碘油:碘油经动脉注入后,正常组织内数天可消失,而在肿瘤组织内产生“油栓”并长期滞留,时间为数月至1年一上,因而可以混合抗肿瘤药物行导向化疗,标记上同位素进行内放射治疗。
(2)明胶海棉:是一种中效栓塞剂,临床多制作成粉状、颗粒或条状,可栓塞不同直经的动脉,具有中心栓塞作用。7-21天可被吸收,可多次重复栓塞。
(3)微球栓塞剂:指直径50-200um栓塞颗粒,临床多为含化疗药物的微球,用于栓塞血管此种栓塞剂必须超选插管后栓塞,否则可出现严重并发症。
(4)弹簧圈:为永久性栓塞物,临床常用钨丝圈、绒毛钢丝圈等,主要用于动脉主干栓塞,单独使用效果不佳,多在碘油或明胶海绵栓塞的基础上使用。
(5)无水酒精:为长效栓塞剂,易造成微小血管内膜损伤、血液中蛋白变性形成凝固性混合物栓塞。
Takayasu等临床研究栓塞与肿瘤坏死疗效观察
栓塞剂主瘤坏死率(%)子灶坏死率(%)
超液态碘化油00
超液态碘化油+ADM136
超液态碘化油+ADM
+明胶海绵8353
栓塞术注意事项
1、栓塞前应进行选择性和超选择插管,导管尽量插入肿瘤供血支。
2、栓塞前行动脉造影,了解肿瘤血供及有无动静脉瘘。
3、根据具体情况选择栓塞的方法及栓塞剂的用量。
4、栓塞剂与造影剂混合注入,以便监视流向和速度,判断栓塞的程度。
5、注入无水酒精时最好用带球囊导管以防返流。
6、栓塞过程中要密切观察患者,及时处理栓塞反应。
7、栓塞后造影留X光片,以作复查、随访。
适应症及禁忌症
【适应症】
(1)各种富血管肝脏转移瘤。
(2)肝转移瘤及原发病灶术前姑息性治疗。
(3)术后或化疗不敏感转移瘤
(4)肿瘤的破裂出血。
(5)肿瘤的动静脉瘘。
【禁忌症】
(1)不能选择性靶动脉插管者。
(2)栓塞后可能造成某重要器官功能衰竭者。
(3)严重恶病质者。
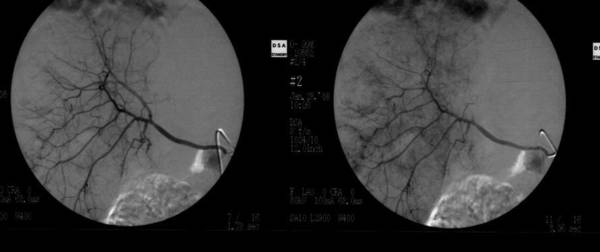
病例1:肺腺癌肝转移介入
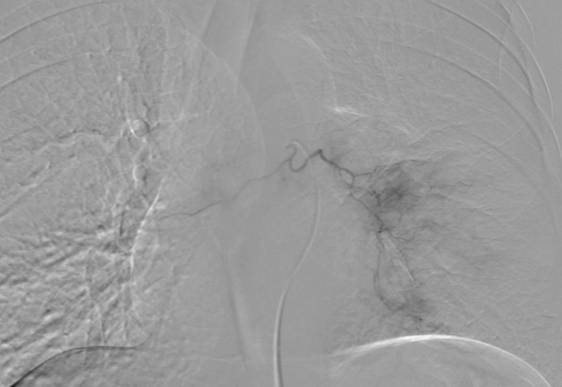
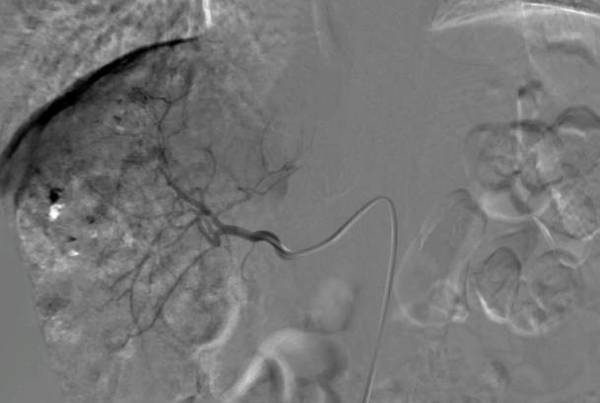
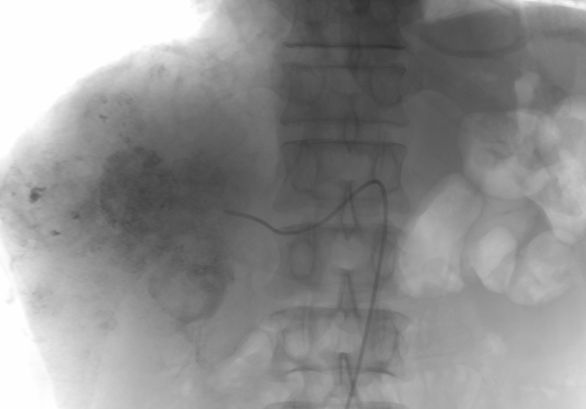
病例2:胃癌癌肝转移介入
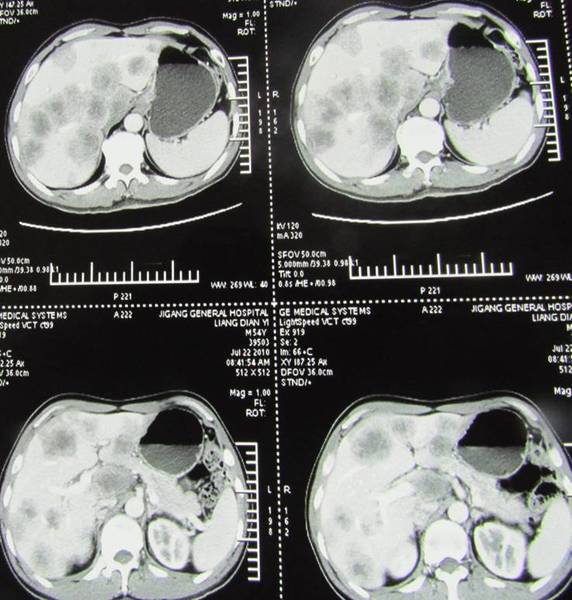
介入治疗后
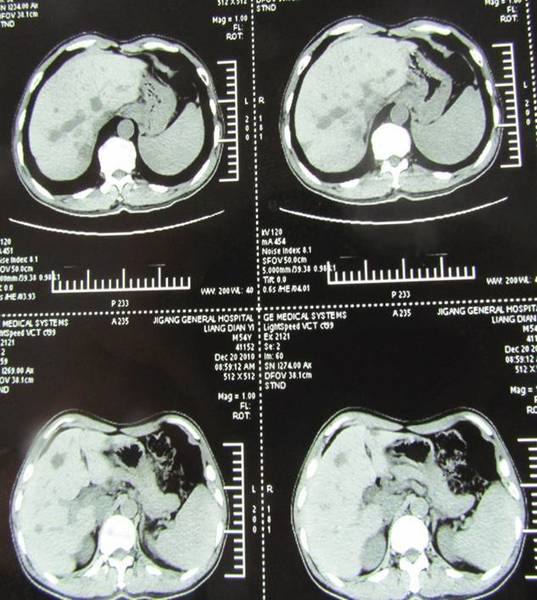
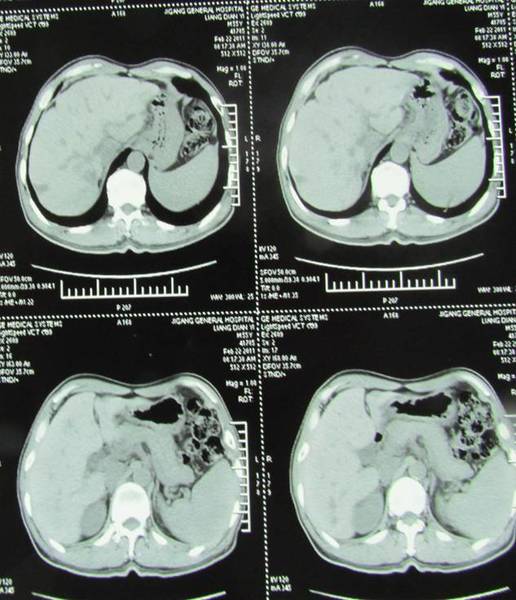
介入过程
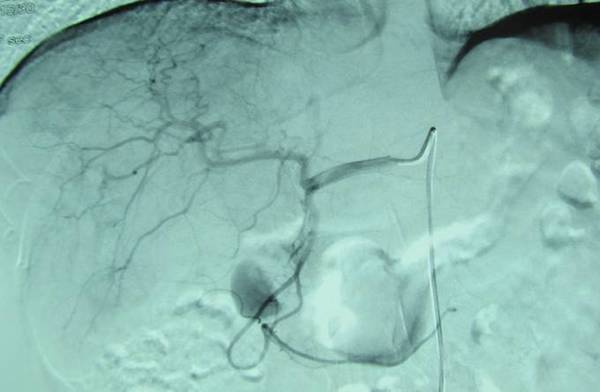
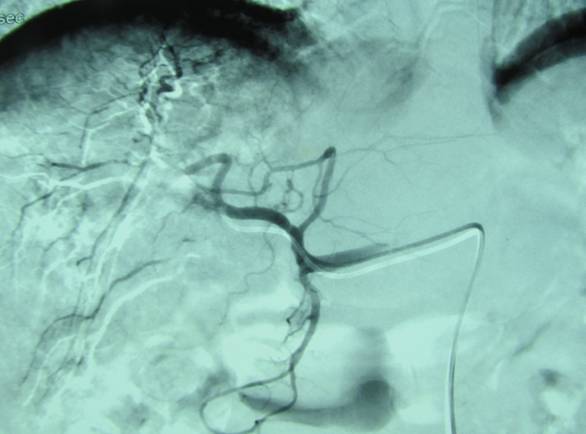
病例3:贲门癌肝转移
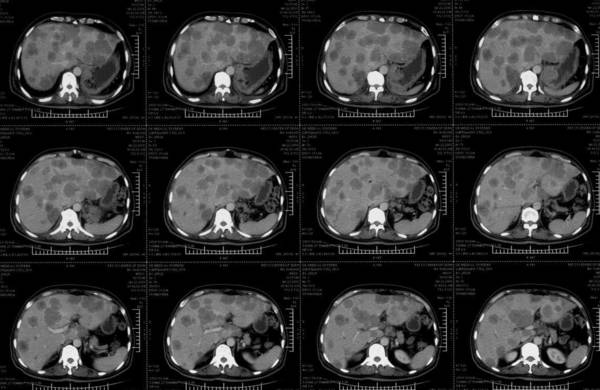
介入治疗后
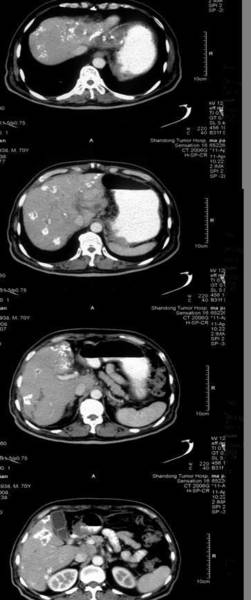
介入治疗