- 胃底折叠术---胃是如被何折叠的?
- 发布于 2015-06-30 21:39 来源:田鑫帅医生
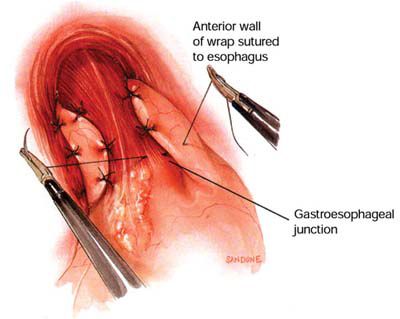
全麻插管,患者取仰卧双下肢外展体位,头高脚低30o,术者站于患者的两腿之间。建立气腹,气腹压力为12-15mmHg。一般需要在上腹部戳2个1.0cm和3个0.5cm孔置入相应大小的套管针(trocar)。第一个1.0cm孔位于脐与剑突中下1/3交界处,放入30o内镜;第二个1.0cm孔位于左锁骨中线肋缘下2cm,为主操作孔,放入超声刀等主要操作器械;第一个0.5cm孔位于左腋前线肋缘下,放入无损伤抓钳等助手所用器械;第二个0.5cm孔位于右锁骨中线肋缘下,为主刀的次操作孔,放入抓钳或分离钳;第三个0.5cm孔位于剑突下,放入巴布科克(babcock)钳抓住食管裂孔上方筋膜托开肝脏,暴露裂孔位置。有食管裂孔疝者先将疝内容物复位,用超声刀逐段离断胃底与脾之间的网膜组织及胃短血管,游离切断胃膈和食管膈韧带,暴露左膈肌脚,用超声刀离断胃小弯侧网膜组织,游离右侧膈肌脚和食管前面腹膜;游离出食管长度≥5cm,以制造食管后方间隙。用2-0丝线间断缝合两侧膈肌脚缩小食管裂孔,若裂孔直径大于5cm,可酌情使用补片修补。将胃底经食管后方拉至食管前方,与食管左侧的胃壁缝合(用2-0丝线间断缝合2~3针,宽约1.5~2.0cm,至少要有两针缝于食管肌层),形成360°的宽松折叠(Nissen胃底折叠术),无张力包绕食管下段全周。若为Toupet胃底折叠,则将食管两侧胃组织分别缝合固定于食管侧壁,形成180°至270°部分胃底折叠。
Nissen胃底折叠手术示意图:
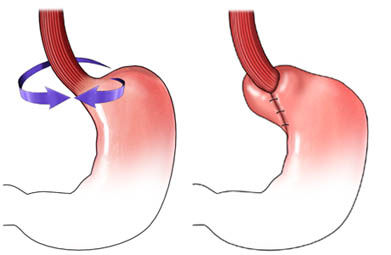
Toupet胃底折叠示意图: