- 肥胖和二型糖尿病的外科治疗
- 发布于 2015-10-14 17:40 来源:杨道贵医生
成人肥胖的手术治疗
过去二十年来,尽管全球肥胖流行愈演愈烈,但肥胖的生活方式干预和药物治疗却趑趄不前,特别是对重度肥胖患者的治疗。与之形成鲜明对比的是,减肥手术正开展的如火如荼,相关证据也不断增多,在手术治疗肥胖及相关代谢异常的研究中,也有诸多重要的短期和长期有效性和安全性数据不断出现。由于减肥手术风险与获益并存,本文旨在通过详细介绍减肥手术和共享决策过程,以指导患者及其临床医师。
肥胖的流行概况
根据全美代表性的样本估计,2009-2010年美国成人中肥胖者(BMI≥30)占35.5%,BMI≥35者占15.5%,重度肥胖者(BMI≥40)占6.3%。
其它国家仍然缺乏重度肥胖的患病数据,但英国健康调查的数据显示,2012年全英有1.7%男性和3.1%女性的BMI≥40;2005年瑞典有1.3%男性的BMI≥35;2006年澳大利亚有8.1%成人的BMI≥35。
2011年,估计全球共有340768台减肥手术,最常见的手术方式为Roux-en-Y胃旁路手术(46.6%)、垂直袖状胃切除术(27.8%)、可调式胃束带手术(17.8%)、胆胰十二指肠转流术(2.2%)。其中手术量最多的国家为美国和加拿大(共101645例),随后为巴西(65000例)、法国(27648例)、墨西哥(19000例)、澳大利亚和新西兰(共12000例)及英国(12000例),而2011年其它国家均未达到10000例或以上。
肥胖相关的并发症
重度肥胖(定义为BMI≥35伴随疾病或BMI≥40无伴发疾病)是一种非常普遍的慢性疾病,它不仅可引起大量致残、早发死亡,影响生活质量,还可大量增加医疗支出。此外,重度肥胖成人还过多地饱受各种慢性疾病摧残,如2型糖尿病(28%)、重度抑郁(7%)、冠心病(14-19%)和骨关节炎(10-17%)。
肥胖的治疗方法
重度肥胖的治疗方法包括生活方式干预、药物治疗和减肥手术。数十年来,有关减肥研究的证据显示,在改善长期健康和生活质量方面,生活方式干预和药物治疗对重度肥胖患者经常无效。然而,越来越多的证据发现,减肥手术可持续减轻体重、改善伴随疾病和延长生存期。
第一例减肥手术开展于50余年前,但在过去的20年间,由于重度肥胖的明显增加以及手术有效性和安全性的提高,美国减肥手术的数量每年增加20倍。近期减肥手术安全性的提高得益于手术量的增加、腹腔镜技术的转变和低风险可调节胃束带手术的增加。近期,美国指南推荐以下人群可以考虑减肥手术:BMI≥40,非外科治疗效果不佳;BMI≥35,伴随肥胖相关的严重疾病。
减肥手术的分类及其体重下降机制
过去50年,减肥手术已发生明显变化。现在手术经常根据其假定的机制效应使用解剖学术语进行描述,使用诸如“胃限制”或“小肠旁路”等短语使之易于理解,但近期的基础科学研究很有可能就会改变这种基于生理学的特性描述。此外,二十世纪90年代以来,标准的外科手术方式(几乎全部)已经从开放切口转为微创或腹腔镜。
第一例广泛使用的减肥手术为空肠回肠旁路手术,涉及到使用小肠旁路连接近端空肠和末端回肠,通过产生严重的吸收障碍使体重极度下降。然而,由于许多患者出现严重的蛋白质―能量不足,该手术最终于多年后弃用。
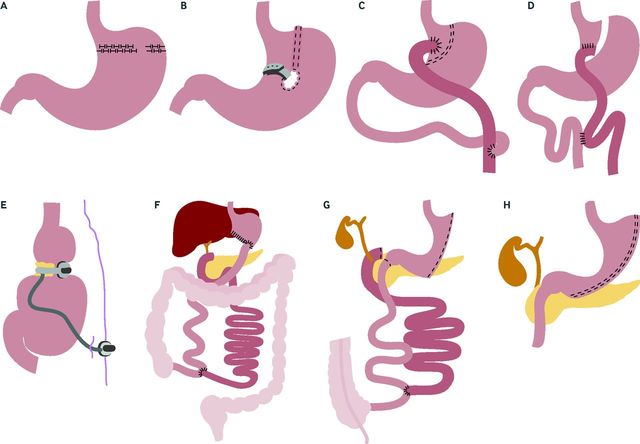
不同类型的减肥手术
1、减肥手术的主要类型
随后的主要减肥手术为水平胃成形术和垂直加带胃隔间手术,由于外科缝合设备的发展,后者有可能成为纯粹的限制性手术。水平胃成形术中,水平缝合胃上部,间隔含有许多小孔(允许食物通过),以形成小袋(图A)。在垂直加带胃隔间手术中,垂直缝合与胃小弯平行处,出口或小孔用网领加固以防扩大(图B)。由于更有效的新型腹腔镜技术的引进,以及胃部的缝合带经常出现分离或小孔趋于扩大导致体重反弹或严重的胃食管反流,以上两种手术方式现已被抛弃。
胃旁路手术最初于1969年由Mason和Ito开始使用,随后为排流近端胃袋避免胆汁反流改良为Roux-en-Y胃旁路手术(图C)。随着时间的变化,Roux-en-Y胃旁路手术已演变为近期的腹腔镜形式,这包括一个15-20ml大小的近端胃袋,一个更小的胃―肠通道孔(袖带限制可有可无),一条完全横断封闭的钉合线(防止分离或封闭失败)(图D)。
另一个主要的手术方式为可调节胃束带手术,该术式已被改良为腹腔镜下放置,在胃上部形成一个可调节出口大小的小袋(图E)。可调节的胃束带使用含有充气气球的硅胶带,扣紧形成一封闭的环形固定于胃上部,另一部分放置于皮下以调节出口大小。
另两种更极端的小肠旁路(并适度减少胃容积)为胆胰转流术和胆胰腺十二指肠转流术,通常用于“超级”肥胖的患者(通常BMI≥50)。(图F)示胆胰转流术结合次全(2/3)远端胃切除和长Roux-en-Y胃肠吻合以及较短的小肠用于营养吸收。(图G)示胆胰十二指肠转流术结合70%以上胃曲线切除及长小肠旁路,而十二指肠残端则“去功能化”或“转变”为胃回肠吻合。
近期最近主要的术式则为垂直袖状胃切除术,而且正变得越来越流行,该术包括70%的胃垂直切除,形成一窄长的管状胃通道,无小肠旁路(图H)。
2、体重减轻的机制
尽管减肥手术已经解剖概念化为基本的“限制”和“小肠旁路”,但仍有许多动物和人体研究正在对手术背后的潜在机制进行研究,而这些机制应该更偏向生理的(改变的胃肠信号),而不仅仅是限制营养吸收,在本质上也很有可能是内分泌和神经等共同改变的结果。
部分潜在的机制包括胃饥饿素、瘦素、胰高血糖素样肽-1、胆囊收缩素、多肽YY、肠道菌群及胆汁酸的改变。未来,减肥手术不但要基于解剖手术的相似性,还弄清其如何影响关键的生理指标,从而才有可能进一步理解相关机制的原理。
减肥手术VS非手术治疗
减肥手术和非手术治疗对肥胖治疗的比较结果来自随机试验和主要的长期观察性研究,下表概述了这些研究的相关结果,包括体重改变、缓解形式和2型糖尿病患病情况以及长期生存的影响。
研究
研究细节
体重改变
T2DM缓解
T2DM患病情况
死亡率及生存影响
Meta分析
纳入11项RCTs(n=796),对RYGB、AGB、BPD、VSG和非手术治疗进行了比较
与非手术相比,减肥手术治疗1-2年体重改变的平均差为-26kg,95% CI −31~−21;P<0.001
与非手术治疗相比,减肥手术完整病例分析相对风险(RR)为22.1,95%CI
3.2-154.3;P=0.002;保守分析RR=5.3,95%CI 1.8-15.8;P=0.003
未报告
减肥手术后或对照人群未报告心血管事件死亡
瑞典肥胖受试者研究
匹配对照的前瞻性观察研究(n=2010,68%VBG,19%束带手术,13%RYGB),匹配对照组2037例
减肥手术组:治疗2年、10年、15年、20年后平均体重改变分别为−23%、−17%、−16%和−18%;匹配组:治疗2年、10年、15年、20年后平均体重改变分别为0%、1%、−1%和−1%。
减肥手术治疗:2年缓解达72%(OR=8.4,5.7-12.5;P<0.001);10年持续缓解达36%((3.5,1.6-7.3;P<0.001),对基线期无T2DM的患者,减肥手术后2年、10年、15年糖尿病风险分别减少96%、84%和78%,与一般治疗相比,减肥手术16年后,全因死亡风险减少了29%(HR=0.71,0.54-0.92;P=0.01)。
犹他州死亡率研究
回顾性观察及匹配对照(7925例RYGB和7925例匹配对照)
未报告
未报告
未报告
手术后平均7.1年,全因死亡率、心血管死亡、2型糖尿病死亡分别降低了40%、49%和92%
犹他州肥胖研究
前瞻观察性及匹配对照研究,纳入418例RYGB,417例未手术者(对照组1),321例重度肥胖匹配对照(对照组2)
手术组、对照组1、对照组2患者6年后体重改变分别为−27.7%、+0.2%和 0%
手术组、对照组1、对照组2患者6年缓解率分别为62%、8%和 6%
手术组、对照组1、对照组2患者6年糖尿病发病分别为2 %、17%和 15%
手术组、对照组1、对照组2患者6年死亡数分别为12 (2.8%)、14 (3.3%)和 3(0.93%)
AGB=可调节胃束带手术;BPD-DS=胆胰十二指肠转流术;RYGB=Roux-en-Y胃旁路手术;VSG=垂直袖状胃切除术
1、随机对照试验
近期一项系统综述和Meta分析总结了所有比较减肥手术和非手术治疗对肥胖治疗的随机对照试验,纳入了11项试验共796例患者(BMI30-52),这些试验主要关注随访1-2年的2型糖尿病患者,也为Roux-en-Y胃旁路手术、可调节胃束带手术、胆胰转流术和垂直袖状胃切除术等减肥手术提供了很好的证据。与不同的非手术治疗相比,这些手术在短期内(1-2年)可更大程度地减轻体重和缓解2型糖尿病。近期,另两项小型随机对照试验发现短期内体重减轻和2型糖尿病缓解与上述分析相似。
此外,减肥手术还可明显降低血清甘油三酯和高密度脂蛋白水平,但对血压和其它脂蛋白的影响不大(尽管某些研究在用药的情况下可降低)。该系统综述中纳入发热随机对照试验缺少两年以上死亡率、心血管疾病和不良事件的证据。
近期,另一项系统综述则纳入了3项随机对照试验,关注重点为合并2型糖尿病的I级肥胖(BMI30-34.9)成人的体重下降和血糖控制,分析结果与II级肥胖(BMI35-39.9)和严重肥胖患者的结果相似,但该综述同样缺少长期研究的数据。
2、瑞典肥胖受试者研究
由于缺少长期比较减肥手术和非手术治疗的随机对照试验,我们应该转向长期观察性队列研究,以明确减肥手术的远期结局。有关减肥手术远期结局的数据大部分均来源于瑞典肥胖受试者(SOS)研究。该前瞻性研究始于1987年,共有2010例接受减肥手术者及2037例接受常规治疗的匹配对照者。
SOS研究中最常见的手术方式为垂直袖状胃切除术(68%),其后为胃束带术(19%)和Roux-en-Y胃旁路术(13%)。同一终点(包括死亡率)的随访率为99%,但体格检查和实验室检查的随访率较低,这与使用敏感性分析有关。
SOS的研究者发表了许多有关该研究10年以上的研究结局,如体重下降、死亡率、2型糖尿病发病率的减少、心血管事件、癌症、社会心理影响及医保使用和花费等。
SOS研究中,手术患者的体重下降明显大于对照组患者(治疗2年、10年、15年、20年后减肥手术组平均体重改变分别为−23%、−17%、−16%和−18%;匹配组分别为0%、1%、−1%和−1%),15年后,各术式平均体重下降分别为27%(Roux-en-Y胃旁路术)、18%(垂直加带胃隔间手术)和13%(胃束带术)。
同时,患者肥胖相关的并存疾病也得到了极大的改善,减肥手术治疗后2型糖尿病2年缓解达72%(OR=8.4,5.7-12.5;P<0.001);10年持续缓解达36%((3.5,1.6-7.3;P<0.001)。< span="">
随着时间的推移,尽管减肥手术后2型糖尿病的复发不少,但减肥手术后心肌梗死的患病率更低(HR=0.56,0.34-0.93;P=0.025),2型糖尿病其它的并发症也少。同时SOS研究近期还发现,减肥手术后进展为2型糖尿病的风险也明显降低。
3、犹他州肥胖研究
另一项重要的远期观察性研究则为1984-2002年的犹他州肥胖研究,该研究纳入了7925例接受Roux-en-Y胃旁路手术的患者,同时招募了7925例体重、年龄和性别匹配的对照组患者。研究发现,平均7.1年后,手术组全因死亡率、心血管死亡、2型糖尿病死亡分别降低了40%(HR=0.60,0.45-0.67;
P<0.001))、49%(0.51, 0.36 -0.73;P<0.001)和92% (0.08, 0.01 to 0.47;
P=0.005)。
有两项大型回顾性研究同样也支持SOS研究和犹他州研究,即与一般治疗相比,减肥手术可降低死亡率。但一项对美国退伍军人的回顾性研究却发现,与一般治疗相比,经过平均6.7年的随访后,减肥手术并不改善生存率。
而另一项正在独立进行的犹他州肥胖研究中,研究者拟观察400例以上接受Roux-en-Y胃旁路手术患者以及另两个各含400例重度肥胖者的非随机匹配对照组。其中对照组1为期望但尚未手术治疗的患者,对照组2为人群中肥胖患者。研究发现,6年后,手术组、对照组1、对照组2患者6年后体重分别下降了−27.7%、+0.2%和0%;糖尿病缓解率分别为62%、8%和6%;糖尿病发病分别为为2%、17%和15%。
4.LABS-2研究
谈到减肥手术,减肥手术纵向评估(LABS-2)研究不得不提及,因为它是迄今为止最大的正在进行的多中心观察性队列研究,尽管该研究并未纳入非手术对照组。LABS-2从2005-2009年招募了2458例参与者,其中1738例Roux-en-Y胃旁路手术;610例可调节胃束带手术;110其它手术方式,至今已随访了3年。
研究发现,Roux-en-Y胃旁路手术和可调节胃束带手术中位体重改变分别为31.5%和15.9%,不同的手术方式还是有较大区别;2型糖尿病的缓解率分别为67%和28%;2型糖尿病的发病率分别为0.9%和3.2%。
5、对长期生活质量的影响
尽管很少有研究评估减肥手术对生活质量的影响,但6项研究中3项持续10年的研究显示,与非手术相比,减肥手术对一般及肥胖特定相关的生活质量都有明显改,而身体功能方面的改善更优于心理健康方面,尽管这方面还需进一步的研究,特别是对I类肥胖患者的研究。
不同减肥手术的有效性对比
过去10年间,许多有关减肥手术的系统综述都试图总结和量化不同手术方式安全性和有效性的差异。但总结中面临的一个主要挑战是没有任何一个随机试验均包括最常见的的手术方式(Roux-en-Y胃旁路手术、垂直袖状胃切除术、可调节胃束带手术、胆胰十二指肠转流术),因此,相关推论只能从许多不同的随机和非随机减肥手术研究的汇总分析中得出。除此之外,尚无试验比较不同减肥手术对长期生存、心血管事件及生活质量的差异。
其中一项最全面的系统综述纳入分析了136项研究共22094例接受减肥手术患者,但其中只有5项为随机研究,且并未纳入垂直袖状胃切除术的数据,余为28项非随机对照试验和101项非对照病例系列。该综述显示不同手术方式的体重减轻明显趋于不同,可调节胃束带手术、Roux-en-Y胃旁路手术、垂直加带胃隔间手术、胆胰十二指肠转流术多余体重减轻的加权平均百分比(%EWL)分别为50%(32%-70%)、68%(33%-77%)、69%(48%-93%)和72%(62%-75%)。同时,不同手术2型糖尿病的缓解率也明显不同,分别为48%(29%-67%)、84%(77%-90%)、72%(55%-88%)、99%(97%-100%)。此外,高血压、血脂异常、阻塞性睡眠呼吸暂停等不同疾病的缓解比例相似,而接受胆胰十二指肠转流术患者的缓解率最高,随后为Roux-en-Y
胃旁路手术和垂直加带胃隔间手术,最后则为可调节胃束带手术。
1、Roux-en-Y 胃旁路术 VS
可调节胃束带手术
对于Roux-en-Y胃旁路术和可调节胃束带术这两个最常见的手术方式,二者在体重减轻和伴随疾病改善的有效性差异方面仍有颇多争论。与上文中提及的系统综述相一致的是,许多其它的系统综述同样发现Roux-en-Y胃旁路术在减轻体重方面优于可调节胃束带手术,但这方面只有两项小型的头对头随机对照研究(随访至第4-5年)。
在伴随疾病改善方面,缺少足够的随机对照研究数据比较Roux-en-Y胃旁路术与可调节胃束带手术的差异。然而,对非随机研究的系统综述发现,Roux-en-Y胃旁路术后2型糖尿病、高血压、血脂异常和睡眠呼吸暂停的缓解率更高。与之相反的是,一项对19个长期观察性研究(≥10年,非RCTs)的系统综述显示,Roux-en-Y胃旁路术和可调节胃束带手术的平均%EWL分别为54.2%和54%。
上述不同的数据提醒我们,在某些经验丰富、手术量大且严谨规范长期术后治疗和随访的外科中心,可调节胃束带手术在体重减轻方面不差于Roux-en-Y胃旁路术,但这类中心的数据在外科文献中并不常见,可调节胃束带手术的最优需求仍须进一步的研究。
2、垂直袖状胃切除术 VS
其它手术方式
近期有两项系统综述比较了垂直袖状胃切除术与其它手术方式的区别。其中一项纳入了15项随机对照试验共1191例患者,随访时间从6个月到3年不等,分析发现,垂直袖状胃切除术、Roux-en-Y胃旁路术与可调节胃束带术%EWL的范围分别为49%-81%、62%-94%、29%-48%;垂直袖状胃切除术和Roux-en-Y胃旁路术2型糖尿病缓解率范围分别为27%-75%和42%-93%。
第二项综述只比较了垂直袖状胃切除术和Roux-en-Y胃旁路术的区别,为此共纳入了6项随机对照试验和2项非随机对照研究,随访时间从3个月到2年。分析发现,与垂直袖状胃切除术相比,Roux-en-Y胃旁路术可明显降低BMI(BMI平均差为1.8;0.5-3.2);同时总胆固醇、高密度脂蛋白胆固醇及胰岛素抵抗也得到了明显改善。
很显然,有关垂直袖状胃切除术长期有效性的数据还须进一步的研究,但似乎可以认为,垂直袖状胃切除术对体重减轻和伴随疾病改善的效果在Roux-en-Y胃旁路术和可调节胃束带术之间。
减肥手术的并发症
减肥手术也有风险。尽管普通患者的围手术期死亡率很低(<0.3%)并且正在逐渐下降,但不同人群死亡率的差异很大,部分患者的围手术死亡率可达2.0%甚至更高。减肥手术后30-180天相关并发症的发生率从4%到25%不等,这主要取决于并发症的定义、手术方式、随访时间和患者的不同。
1、主要研究的发现
在比较手术与非手术区别的11项(796例患者)随机对照研究中,手术组不良事件的发生率更高,但随访时间只限制在2年,两组间均未出现心血管事件或死亡,但术后最常见的不良事件为缺铁性贫血(小肠旁路占15%)和再次手术(8%)。在比较不同手术的安全性方面,这些随机对照研究的病例数仍然不足,大部分有关并发症的比较数据主要来自观察性研究。
LBSA-1研究前瞻性地评估了4776例于2005-2007年首次接受减肥手术的重度肥胖患者术后30天的并发症,手术方式包括可调节胃束带手术(25%)、腹腔镜下Roux-en-Y胃旁路手术(62%)、开腹Roux-en-Y胃旁路手术(9%)和其它类型的手术(3%)。
所有手术的30天死亡率为0.3%,主要不良结局(主要复合终点包括死亡、静脉血栓栓塞症、再次干预[经皮、内镜下或手术]或住院时间超过30天)的发生率为4.1%;并发症风险升高的主要预测因子为既往静脉血栓栓塞症、阻塞性睡眠呼吸暂停、功能损害状态(步行距离<61m)BMI极高(≥60)以及使用开腹Roux-en-Y胃旁路术式。
而在其他诸如SOS等研究中,并发症的发生率更高,术后90天内至少有14.5%的患者出现一项非致命性并发症,包括(按发生频率排序)肺部并发症、呕吐、伤口感染、出血及吻合口瘘。然而,SOS研究中主要是开放手术和垂直袖状胃切除术,而现今这样的手术很少见。尽管如此,SOS研究90天死亡率为0.25%。
一项对361项研究(97.7%为非随机的观察性)共85048例患者的Meta分析发现不同腹腔镜手术的30天死亡率明显不同。可调节胃束带手术、垂直袖状胃切除术、Roux-en-Y胃旁路手术和胆胰十二指肠转流术的死亡率分别为0.06(0.01%-0.11%、0.21%(0.00%-0.48%)、0.16%(0.09%-0.23)和1.11%(0.00%-2.70%);开腹手术的的死亡率明显高于腹腔镜下的手术。
此外,对9382名患者的研究发现,在临床中使用5项临床指标(BMI≥50,男性,高血压,肺栓塞的已知危险因素,年龄≥45岁)组成的预后风险评分可有效预测Roux-en-Y胃旁路手术后90天死亡率。与没有或只有一项临床指标的患者(0.26%)相比,有4-5项临床指标患者的死亡风险更高(4.3%)。
对15项垂直袖状胃切除术随机对照试验的系统综述显示,795例患者无一例死亡,但平均并发症的发生率达9.2%(0%-18%)。根据美国外科医师减肥手术网络数据库的数据显示,垂直袖状胃切除术30天死亡率为0.11%,介于可调节胃束带手术(0.05%)和Roux-en-Y胃旁路手术(0.04%)之间。垂直袖状胃切除术、可调节胃束带手术和Roux-en-Y胃旁路手术30天并发症的发生率分别为5.6%、1.4%、5.9%。
2、再次手术
一个令人担忧的趋势是―由于并发症或/和减重不足而引起的再手术率增加,特别是对可调节胃束带手术。在对3227例接受这类手术的前瞻性队列研究中,1116名患者(35%)接受了再次调整手术,这主要是由于近端扩大(26%)、出口或管道问题(21%)及腐蚀(3.4%),无急性的束带滑脱报告。17年来,随着手术技术的改良,由于胃袋明显近端扩大导致的校正手术已明显减少,从40%降到6.4%,也未发现急性的束带滑脱,但最终有5.6%患者的胃束带被移除。
而其它长期队列则显示可调节胃束带的移除率有可能高达50%。在LABS-2队列研究3年的随访中,可调节胃束带手术的校正手术率或再手术率高于Roux-en-Y胃旁路手术。但一项对长期研究的系统综述发现,可调节胃束带手术(26%,8%-60%)的校正手术率与Roux-en-Y胃旁路手术(22%,8-38%)相当。
许多的校正手术很有可能是由于体重反弹或体重减轻不足,但校正手术的特定原因经常未被提及。与其它相对永久的手术相比,可调节胃束带手术较高的再手术率或许只是反映了该手术可更改的本质。总之,所有减肥手术的手术方式仍须更多的远期数据,以分类和理解这些并发症的原因、本质和严重程度。
3、社会心理风险
越来越多的观察性研究发现,部分减肥手术后药物滥用、自杀及营养不良的长期风险增加。药代动力学研究显示,Roux-en-Y胃旁路手术和垂直袖状胃切除术后酒精的吸收加快、相同酒精量后血液酒精浓度明显增加,从而潜在地增加了生理性狂饮的频率和随后的酒精滥用。
SOS研究发现,Roux-en-Y胃旁路手术可在20年间增加酒精消耗量和酒精滥用事件(HR=4.9),但超过90%患者的饮酒量仍低于世界卫生组织低风险饮酒的截点值。相似的是,在LABS-2研究中,与基线期相比(7.6%),Roux-en-Y胃旁路手术后酒精滥用更容易发生在术后第二年(9.6%)。
减肥手术后自杀风险有可能增加,尽管相关原因不明。在犹他州死亡率研究中,与匹配对照患者相比,Roux-en-Y胃旁路手术所有非疾病原因死亡增加了58%,其中自杀、意外死亡和中毒死亡明显增加(占小部分),该发现与第二项犹他州肥胖研究的发现的相似。
而另一项观察性研究也发现,在美国,减肥手术后患者的自杀率明显高于年龄和性别匹配的的对照患者。考虑到缺少围手术期社会心理风险评估及减肥术后长期随访的数据,未来仍需要更加严谨的研究进一步指导指南制定和规范治疗标准。
4、营养不良
有证据显示,减肥手术后维生素D、钙、铁、锌和铜等维生素和矿物质的缺乏很常见。指南建议在手术前筛查患者的铁、维生素B12、叶酸和维生素D;患者在术后应常规每日给予营养补充,包括两片成人多元维生素和矿物质补充剂(每片均含有铁、叶酸和维生素B1)、1200-1500mg钙、至少3000IU维生素D以及按需给予维生素B12。
除此之外,患者每年应接受特定的维生素和矿物质缺乏筛查,详见下表。减肥手术后最佳的饮食和营养治疗仍然没有足够的证据,包括如何治疗某些术后并发症,如长期恶心和呕吐、低血糖症、吻合口溃疡和狭窄以及减肥失败等。
推荐
AGB
VSG
RYGB
BPD-DS
第2年监测骨密度(双能量X射线吸收法)
是
是
是
是
第12个月和第6个月检测24小时尿钙排泄
是
是
是
是
每年监测维生素B12,补充治疗后每3-6个月监测
是
是
是
是
监测叶酸、铁代谢指标、维生素D和甲状旁腺激素
否
否
是
是
术前及术后每6-12个月监测维生素A
否
否
选择性
是
评估铜、锌和硒
否
否
是
是
评估维生素B1
是
是
是
是
相关指南中减肥手术的适应症及其局限性
1991年,第一部减肥手术指南制定于美国国立卫生院(NIH)共识会议,但相关的证据仅仅依据彼时的有限文献,指南对患者的最初选择标准为BMI≥40或BMI35.0-39.9伴1项或多项肥胖相关疾病。2004年,美国医疗保险覆盖咨询委员会认为有足够的科学证据支持NIH对开腹或腹腔镜减肥手术的入选标准,许多个人保险及各州医疗补助计划也紧随其后。
近期,医疗保险和医疗补助服务中心(CMS)覆盖了医保受益人的开腹和腹腔镜Roux-en-Y胃旁路手术、腹腔镜下可调节胃束带手术以及开腹和腹腔镜胆胰十二指肠转流术的费用。
此外,CMS在2012年还决定当地医保管理合约商可单独决定腹腔镜下垂直袖状胃切除术的医保覆盖。2009年,CMS增加了一项需要偿还的手术需求,即手术必须在“卓越中心中执行”,但由于并未改善医保受益人的结局,CMS在2013年取消了这项规定。尽管NIH在1999制定的指南仍是减肥手术接受最广泛的标准,但由于标准未考虑到年龄、种族或民族的因素,特别是未考虑到低BMI范围及并存疾病严重性等问题,许多专家认为指南需要更新。
2007年,50名国际化多学科糖尿病外科峰会共识会议成员认为,基于严格的BMI标准筛选糖尿病外科治疗患者的证据不足。对于传统药物或生活方式干预治疗控制不佳、且合并2型糖尿病的中度肥胖(BMI
30-35)患者,共识认为可以谨慎考虑Roux-en-Y胃旁路手术。该共识并未涉及到可调节胃束带手术或其它减肥手术对低BMI人群的使用。
这些推荐得到了21家专业和科学组织的支持。但在2009年,CMS认为对于BMI低于35且合并2型糖尿病的患者,减肥手术“不合理且非必要”,因此取消了医保覆盖。尽管CMS取消了覆盖,但美国食品药品监督管理局(FDA)在2011年开始支持腹腔镜下可调节胃束带手术适用于BMI为30-35且合并至少一项肥胖相关疾病的成人,而FDA此项选择的证据强度也受到了质疑。最终,2103年减肥手术指南对围手术期营养、代谢和非手术支持进行了更新。
费用
人们仍在持续争论减肥手术能否充分地减少支出并节约费用。在早期的两项观察性研究中,减肥手术似乎可以在短期内节省费用,但最近的两项观察性研究(包括对蓝十字蓝盾协会29820名入会者的分析)并未发现费用有减少。
一般而言,相关证据显示减肥手术后包括药费等出院花费会减少,但与匹配的非手术患者相比,减肥手术患者的长期住院费用保持不变甚至有所增加,因此,减肥手术的净成本获益仍有待观察。来自观察性队列研究的发现与早前成本效益模型评估一致。这些评估显示,与重度肥胖患者的常规药物治疗或强化生活方式干预相比,减肥手术可能比较划算,但并不会节省费用。
肥胖治疗中的共同决策
考虑到减肥手术的风险、获益和长期效果的不确定性,该手术的选择应该基于共享的决策过程。决策过程中不可缺少的部分包括临床医师专业判断的清晰沟通和明确患者自身价值标准和偏好以及病人援助决定,为患者提供所有合适治疗选择的客观信息并鼓励患者有意义地参与决策。一项随机对照研究发现,与NIH提供的减肥手术教育小册子相比,使用视频指导患者选择减肥手术可明显改善患者的相关知识、决策冲突和对结果的期望。
1991年NIH减肥手术共识会议支持以下共享决策方法:
1、所有患者均应该要用机会与医生探讨任何既往被忽略的手术选择及每一项手术的优点和缺点
2、医生必须与患者充分讨论如下问题:
(1)手术后可能出现的结果
(2)每一种手术能解决患者问题可能的持续缓解时间
(3)术后治疗依从性的必要性
(4)手术可能出现的短期和长期并发症
3、明确术后需要终生医疗监视
4、考虑到上述所有情况后,应充分指导患者完成治疗的独立选择。
展望未来
减肥手术领域许多重要的研究正在展开,包括前瞻性研究和回顾性研究、比较当代手术治疗与非手术治疗对重度肥胖患者的随机对照研究。上文中提到的LABS-2研究将会回答有关手术治疗的有效性和安全性、减重和健康改善的持续时间等问题,该研究3年的的数据将于近期发表并计划进行为期7年的随访。
青少年LABS平行研究也将会回答重度肥胖青少年接受减肥手术后的相关问题。7项由NIH支持的随机对照研究也正在进行或已经结束,至少有13项国际化随机对照研究正在进行。在未来的几年内,与常规治疗或强化药物治疗或生活方式干预相比,这些随机对照研究将为短期内减肥手术的有效性提供更明确的数据,特别对于合并2型糖尿病、BMI30.0-39.9的患者。除此之外,部分随机对照试验近期正打算进行为期5年或更久的随访,因此将会出现更多的长期结局数据。
在犹他州肥胖研究、密歇根减肥手术协作研究以及健康维护组织网络和美国退伍军人事务部的研究队列等正在进行的观察性研究中,未来5年很有可能出现比较手术和非手术治疗有效性、安全性和费用的重要数据,同时也将提供减重及健康改善(也包括微血管疾病和癌症)的重要数据。
结语
来自随机对照研究的高质量证据明确表明,减肥手术在减轻体重、2型糖尿病初始缓解方面较药物治疗或生活方式干预更有效,即使对肥胖较轻的患者(BMI30-39.9)也是如此。尽管来自随机对照研究的证据并未超过2年,但少部分严谨的观察性研究已出现鼓舞人心的结果,与匹配对照的非手术参与者相比,接受减肥手术患者的长期生存率提高、心血管疾病和糖尿病年患病风险下降、肥胖相关伴随疾病的改善更持久。
然而,减肥手术同样有风险。一般患者的围手术期死亡率(<0.3%)很低并且正在下降,但不同患者的死亡率差异较大,部分患者的围手术期死亡率可达2.0%甚至更高。术后并发症的发生率从4%到25%不等,这主要取决于随访时间、并发症定义、手术方式、和患者的不同。
越来越多的观察研究发现部分手术后药物滥用、自杀及营养不良的长期风险增加。评估不同手术不同患者长期结局的差异以及明确哪部分患者有可能受益于手术治疗还需更多的研究。由于减肥手术的长期风险或获益一直不明确,手术的决策应基于高质量的决策共享过程。





