- 新生儿窒息复苏亟待强化标准流程是怎样的?
- 发布于 2009-08-03 18:59 来源:李学英医生
窒息是新生儿最常见的疾病,也是新生儿死亡及伤残的主要原因。据2003年统计资料显示,新生儿死亡率18.01‰,其中新生儿窒息死亡占20.8%。近年来,由于产科、儿科合作的增强,以及儿科复苏技术的改进等因素,我国新生儿窒息的发生率和死亡率已明显下降。但是,一些地区调查显示,新生儿窒息复苏的规范方法还未落实,产科与儿科合作不力,以“经验”复苏为主,甚至使用呼吸兴奋剂等问题仍然存在。为了进一步提高新生儿窒息的救治水平,必须要规范新生儿窒息的复苏操作技术和强化其标准流程,这也是目前迫切需要改进的一个领域。
理念一:产科与儿科应加强合作
在新生儿窒息复苏的过程中,应加强产科与儿科的合作,发挥团队精神,共同保护胎儿完成向新生儿的平稳过渡。在高危产妇分娩前,儿科医生也要参加分娩或手术前讨论,并在产床前等待分娩、参与窒息复苏等。
理念二:建立正确的评估理念指导复苏
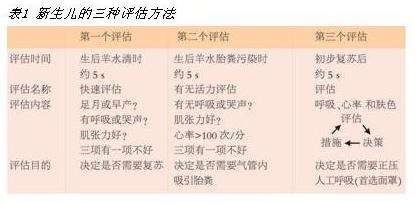
复苏者应根据新生儿窒息复苏流程图(图1),对新生儿出现的症状做出果断的评估及决策。
所有新生儿出生后只有两种情况,即羊水清或羊水胎粪污染,复苏者一定要牢记遇到何种情况、做何种评估。如生产后就擦干或吸引而不做评估,就违背了指南的理念。如在正压通气后再进行评估,则只需评估心率就可,以心率60次/分作为界线;如<60次/分,则要进一步行胸外按压等。正压人工呼吸是缓解呼吸暂停和心动过缓的首要措施,心率增快是正压人工呼吸成功的首要指标。表1显示了三种不同的评估方法。
理念三:应减少新生儿尤其是早产儿氧损害
用氧方面(1)足月新生儿:当患儿有紫绀或复苏时需要正压通气,应给予100%纯氧。也有研究者认为复苏时用低于100%的氧也可能获得成功;用低于100%浓度氧复苏如在生后90s内无改善,应该提高氧浓度至100%;无氧源时可用空气氧进行正压通气。(2)对于小早产儿(<32周),复苏时应进行脉搏氧饱和度的监测。行正压通气时,氧浓度应在21%~100%,目前尚不确定以哪个特定的氧浓度开始为宜;调节氧浓度使氧饱和度逐渐增至90%,当氧饱和度超过95%时需降低氧浓度;目前尚无高级别证据显示复苏时对早产儿给予短暂100%氧有害。
用氧时间从“初步复苏”推迟到存在持续紫绀需正压人工呼吸前(见图1)。我国采用自动充气式气囊,在早产儿复苏时将该气囊的贮氧袋或贮氧管撤去,即可得到40%氧浓度,这个浓度适宜作为早产儿最初氧浓度,应向基层推广。
用氧浓度 挪威Saugstad医生一篇关于窒息新生儿使用空气或纯氧复苏的荟萃分析结果显示,21%氧比纯氧好。Saugstad在另一篇述评中指出,新生儿复苏初始时应避免使用纯氧,这可能与增加新生儿死亡率(约40%)、心肌和肾的损伤、延迟康复等原因相关。但目前国际和国内新生儿窒息复苏指南仍推荐用100%氧,尚未见短暂纯氧有不良预后的报告。
理念四:新生儿通气的四大策略
策略1 早产儿应用呼气末正压(PEEP)或在复苏后予以持续气道正压给氧(CPAP)。
策略2 应用PEEP可保护对抗肺损伤并改善肺的顺应性和气体交换。
策略3 绝大多数呼吸暂停早产儿可用20~25cmH2O正压行最初通气。如早产儿需迅速改善心率或未见胸廓起伏,则需更高的压力。足月儿也不推荐最初数次使用30~40 cmH2O正压通气,应在使用20 cmH2O无改善方可增加压力。
策略4 在治疗方面尚缺乏充分的资料支持或反对在产房即刻或复苏后立即常规使用CPAP。过高的CPAP会限制头部静脉回流或造成气胸,增加脑室内出血的发生率,也使回心血量减低而影响心功能。指南曾推荐CPAP压力为4~6cmH2O。《欧洲新生儿呼吸窘迫综合征防治指南》提出,对于复苏后需要表面活性物质(PS)的极低或超低出生体重儿,可通过INSURE技术行“气管插管-PS-拔管后鼻塞CPAP”,这样能避免机械通气,此技术已得到临床应用。
通气设备的选择应注意:(1)可调节压力(可提供恒定的最大吸气压PIP及呼气末正压PEEP)的T形组合(T-piece)人工复苏装置,能有效的用于新生儿尤是早产儿面罩或气管导管-气囊正压通气。(2)一旦面罩通气无效及气管插管通气失败或不可能时,喉罩气道将提供有效的通气。
理念五:用“胎粪吸引管”自气管内吸引胎粪应得到推广
1、决定新生儿是否需要气管插管自气管内吸引胎粪,应提出“有活力”和“无活力”的概念。如新生儿有活力(呼吸规则或哭声响亮、肌张力好、心率>100次/分)则不需要气管内吸引胎粪;如新生儿无活力(3条中有1条不好)则应立即将新生儿置于开放暖箱保暖下摆正体位(可先不擦干),经口气管插管自气管内吸引胎粪,吸引后完成初步复苏中擦干、刺激步骤,然后再评估呼吸、心率和肤色,决定是否需要正压通气。
2、用胎粪吸引管一端直接连接气管导管接口,另一端连接低压吸引器。吸引时,复苏者用右手食指将气管导管固定于新生儿的上颚,左手食指按压胎粪吸引管的手控口,吸引时使其产生负压,边退气管导管边吸引,3~5s后将气管导管撤出。如需要重复插管,应再次吸引。应推广应用胎粪吸引管,以改变目前国内气管内吸引管多次冲洗的方法。
3、对已被胎粪污染的新生儿,应常规口、鼻腔吸引,而不再推荐使用胎粪吸引管。阿根廷等通过临床多中心随机对照荟萃分析发现,其胎粪吸入综合征发生率、人工呼吸的需求、治疗周期及死亡率均无差异,因此取消了气管插管前的口咽吸引。但如气管插管时发现声门被大量胎粪堵塞,可用F10或F12吸引管,先将堵塞声门的胎粪吸引后,再插入气管导管。
理念六:复苏后应监测血糖
新生儿窒息复苏后,尤要注重低血糖的检测,其发生率为20%~30%。新生儿的低血糖症状不典型或无症状,少数出现症状,表现为反应低下,哭声弱、拒奶,肌张力低下,苍白、低体温、呼吸不整、暂停、青紫等,严重者出现震颤、惊厥、昏迷等。低血糖持续可引起严重的中枢神经病变,造成新生儿智力低下、脑瘫等神经系统后遗症。及时检测血糖可作出明确诊断,因此,维持血糖在3.3~4.4mmol/L,以防治低血糖造成的脑损害。
相关链接
新生儿的温度管理
保温<32周的早产儿应用塑料袋或塑料保鲜膜(食品用防热)包裹颈部以下,再放在常规的辐射热台上,可显著改善体温。复苏后早产儿自塑料袋中取出,完成初步复苏等步骤。
Mathew等比较超低出生体重儿(≤28 W)常规和塑料袋保温的效果,塑料袋组平均温度高于常规组;出生首6 h常规组的pH值明显低;常规组在生后24h用氧需求大为增加,为82.9%,而塑料袋组仅为43.3%。作者认为,塑料袋保温可预防热丢失,是产房中预防低体温及早产儿早期酸中毒一个简单而有效的干预措施。
避免高温 缺血时及缺血后高体温与脑损伤有关,需要复苏的新生儿应以达到正常体温为目的,应避免复苏新生儿的医源性体温过高。
脑部亚低温 尚无足够资料怀疑窒息新生儿复苏后推荐常规使用全身性或选择性脑部亚低温。
新生儿窒息复苏中的药物应用
肾上腺素 推荐静脉剂量(首选脐静脉导管或脐静脉穿刺);如气管内给药须给较大剂量,最大可加至0.1 mg/kg (1:10000 ml/kg)。
Barber回顾分析了一组在产房内接受过 肾上腺素气管内给药(剂量0.01~0.03 mg/kg)的病例44例)。仅有14例(32%)给药后恢复了正常的血循环,其余30例中23例(77%)无效后改为静脉给药,才恢复了正常的血循环。
纳洛酮 纳洛酮不应作为最初复苏用药,除非两个指征同时存在:①使用人工正压呼吸30 s后心率及肤色恢复,但呼吸仍抑制;②孕妇在分娩前4h内曾使用过度冷丁。多采用静脉或肌肉注射,不推荐气管内给药,目前推荐剂量仍为每次0.1 mg/kg。

