- 左N窝巨大囊肿显微镜下剥离
- 发布于 2013-07-02 14:05 来源:李卫医生
左N窝巨大囊肿显微镜下剥离一例
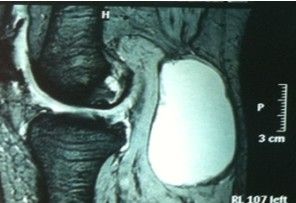
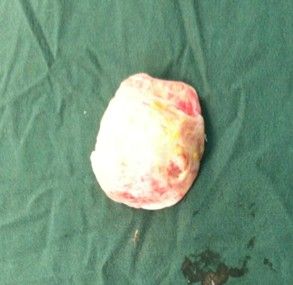
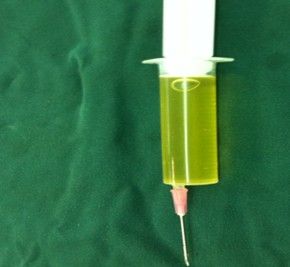
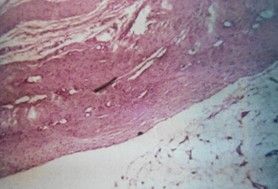
患者女,45岁,因发现左N窝肿物伴小腿肿胀1月余加重2日入院。患者于1个月前,无洗澡时发现N窝肿物伴小腿肿胀,体格检查:生命体征平稳,神志清,面色红润,心肺无异常,左N窝可触及一16cm×7cm肿物,质韧、活动度差、压叩痛、周围组织无红肿,无活动障碍,当时未予重视,未行治疗,后发现左小腿肿胀越来越重,尤其在长时间行走后,酸胀感明显有关节交锁症状,前后抽屉试验阳性。于是到我院就诊,超声提示:左小腿囊性团块,透声欠佳,可见少许等回声光点漂浮,未见异常血流信号,大小15cm×5cm;MRI检查提示:左膝内外侧半月板前后角退行性变,内侧半月板前后角损伤,左膝关节腔积液,N窝囊肿,左膝关节前后十字交叉韧带及髌韧带渗出性改变(图1)。门诊以左N窝囊肿收入院。入院后完善相关检查,行左胫腓神经肌电图未见神经损伤,于2012年08月15日在腰麻下行左N窝囊肿显微镜下剥除术。置气压止血带,压力60千帕,时间60分钟,在左N窝后内侧做一“S”形切口,分离皮下组织,牵开腓肠肌见一长约16cm外膜白色的囊肿(图2),置莱卡显微镜,在放大8倍下,给予囊肿锐性剥离,可见N动静脉被囊肿压迫至深面,沿包块边缘分离,未损伤动静脉,完全分离后,见囊肿的蒂位于N窝内侧,探查见和膝关节后关节囊相连,予以缝扎后切断囊肿蒂部,完整切下囊肿。切开囊肿壁见囊肿内有许多米粒大小黄色颗粒,囊液为淡黄色液体(图3、4)。术后病理检查为左N窝氨谘橹植堪槁匝祝ㄍ5)。术后经伤口加压包扎、石膏伸直位固定、抗炎、止血等处理,痊愈出院。
讨论
N窝囊肿形成的解剖基础N窝囊肿是N窝内滑液囊肿的总称。早在1840年已经被Adams所认识,Baker在1877年对它予以描述并以他的名字命名为贝克囊肿(Baker囊肿)[1]。原发性N窝囊肿的病因、发病机制仍然不清楚。继发性N窝囊肿的发病机制目前仍未有定论。较流行的观点是单向流通的“阀门机制[2]。即由于某些膝关节内的疾病引起关节积液,关节积液增多引起的关节囊内压增高,通过横向裂隙样结构进入GSB,但不能从GSB流向关节腔,导致囊肿的形成和持续存在Ⅲ。结合笔者的研究结果,认为正常人膝关节囊存在形成N窝囊肿的解剖基础,即存在GSB.且GSB与膝关节相通或存在薄弱区域[3]。N窝囊肿形成的病理基础继发性N窝囊肿见于成人,并多有关节内病变。骨关节炎、类风湿性关节炎、游离体、半月板撕裂、前交叉韧带撕裂、关节内感染及关节内创伤等均可能是导致N窝囊肿发生的原因,其中以半月板撕裂,特别是内侧半月板后角损伤最常见[2]。此外,软骨损伤也是N窝囊肿常见的伴发疾病。研究发现70%N窝囊肿与内侧半月板损伤有关,85%与关节软骨退变和损伤有关。本例患者内侧半月板前后角损伤与国内外研究一致。经过本例治疗,我们认为:
①上止血带及止血非常必要,保证一个清楚无血的手术视野,减少神经、血管的损伤。
②切口应避免做纵切口,防止形成挛缩瘢痕。S”形切口较好,切口内端向下弯,可得到充分的暴露。
③手术要认真谨慎,我们建议在显微镜,放大8倍下,给予囊肿锐性剥离,防止副损伤,沿腓肠肌内侧头分离时,手持钝头止血钳在腓肠肌内侧头粘连处作“切开”状的分离方法可以加快分离速度。
④为防止电传导损伤神经,不用电刀。
⑤术中囊壁应彻底分离到囊肿与后关节囊的变界处,否则容易造成N窝囊肿复发。
⑥N窝囊肿于根部切除后,后关节囊应作贯穿缝合,若关节囊开口较大,应修补缝合。
⑦短期的关节制动有利于切口的愈合,我们建议石膏固定14日。
参考文献:
1、RichardsJ,StuartWP.Distalembolizationfrommedialcysticdegenerationofthepoplitealartery.ScottMedJ.2011Aug;56(3):181.
2、DiSanteL,PaoloniM,IoppoloF,etal.Ultrasound-guidedaspirationandcorticosteroidinjectionofBaker'scystsinkneeosteoarthritis:aprospectiveobservationalstudy.AmJPhysMedRehabil.2010Dec;89(12):970-5.
3、Imagesinemergencymedicine.Womanwithlegswelling.DissectingBaker'scyst.AnnEmergMed.2010Nov;56(5):582.