- 结肠息肉的风险与大小有关但深度更关键
- 发布于 2014-01-11 17:34 来源:蔡开琳医生
胃肠癌和胃肠间质瘤、内分泌肿瘤等的评估指标并不同,后面几种肿瘤,大小是最关键的风险指标。而作为肿瘤的早期阶段,息肉的风险与大小有关,越大恶变的风险就越大。对于已发生恶变的息肉,如果恶变细胞没有深入到粘膜下方类似软垫的一层,内镜下完整切除也已足够。所以,在治疗前,评估息肉位于哪一层,比测量其大小更重要。
如下图,结肠肿瘤只有1CM大小,从肠镜下看就像一个很普通的息肉一样,大多数这样大小的息肉还没癌变。但根据我们术前的精确评估,这例病人不能采用内镜下切除。经过腹腔镜手术切除后,病理检查也证实,这例小肿瘤已到了肌层,还找到了一枚有转移的淋巴结。对比我写的上一篇科普短文“直肠绒毛状腺瘤不仅要保肛,还要保功能”可见,胃肠肿瘤的治疗是该手术,还是可以内镜下切除?在方案制定过程中,精确的术前检查是非常重要的。
图一:1CM 大小的息肉样肿瘤
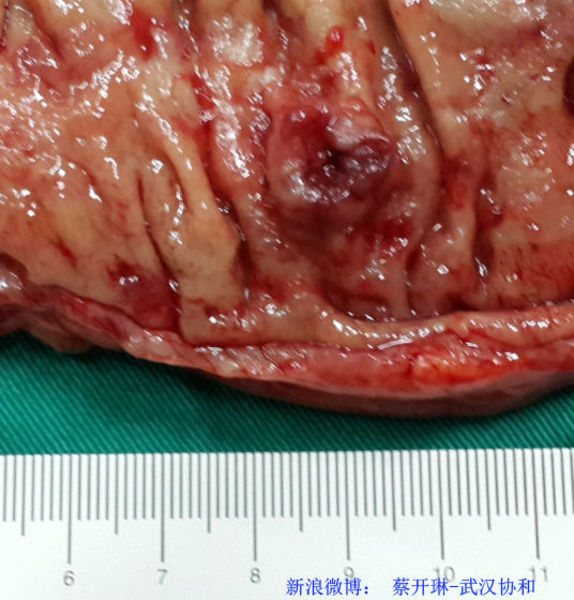
图2:显微镜下见肿瘤已经到了肌层
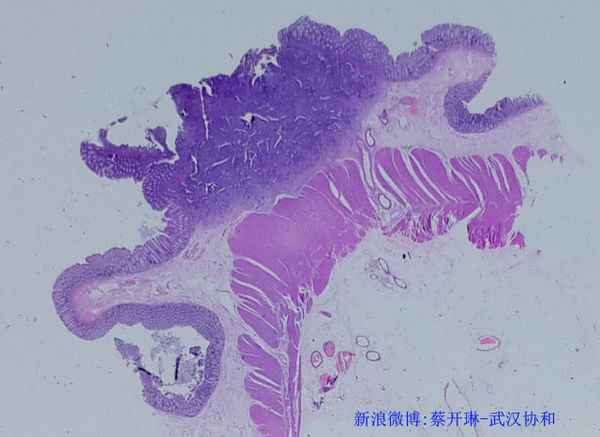
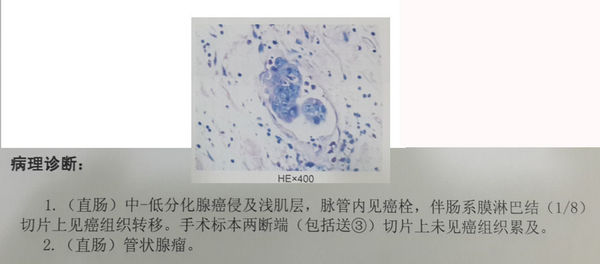
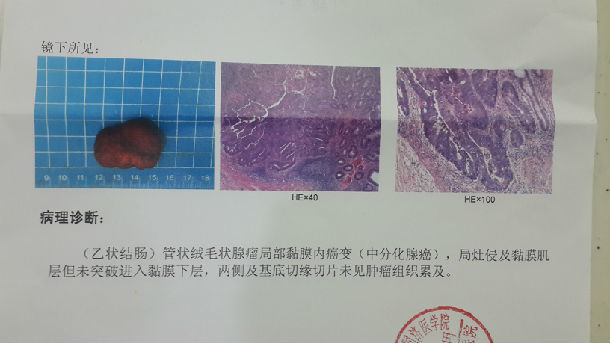
图3: 病理报告
也有息肉,尽管很大,但有明显的根部(带蒂息肉),是有可能通过内镜可靠地清除的。下图就是一个4CM的息肉,通过ESD的方法,完整切除了整个息肉包括其根部。这样切下来的肿块,可以得到精确的病例评估,有没有恶变?,恶变细胞进入哪一层?了解了这些指标,就能做出合理的治疗方案。如果简单地给予圈套再电凝切除,切下来的肿块就有可能难以准确病理评估,给后续处理带来两难的麻烦。
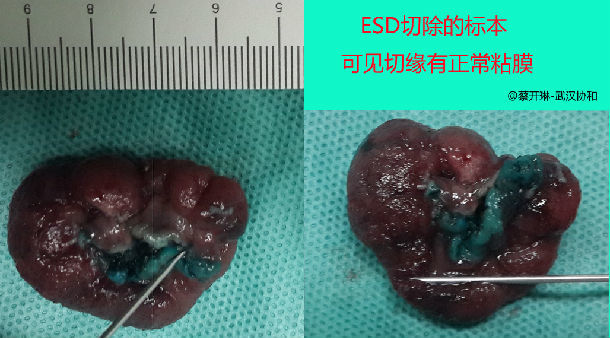
这例术后病理检查发现息肉已有恶变,但是因为ESD切除的标本很完整,可以很准确地评估出恶变的区域、深度,经过多位病理医师共同分析,确定恶变区域局部达到粘膜肌,但没有突破粘膜肌,更没有进入粘膜下层;没有血管、淋巴管侵犯。按国际、国内的结肠癌诊疗规范,都是不必要追加外科手术的。
如果肠镜下切除标本不能达到ESD完整切除标准,或者病理分析能力不足,对息肉切除术后是否追加手术这个问题则需要更激进的态度。









