- 双极人工股骨头置换术治疗
- 发布于 2012-01-05 09:47 来源:冉学军医生
2006年~2010年5年间我科收治了13例偏瘫侧股骨颈骨折患者(其中脑出血后遗偏瘫7例,脑梗塞后遗偏瘫6例,髋关节外展肌肌力为0~3级)。考虑患者年龄偏大和合并后遗偏瘫的情况不宜长期卧床,我们为该类患者选择了双极人工股骨头置换术,临床疗效较为满意。现报道如下。
1、临床资料与方法
1.1 一般资料
本组病例共计13例股骨颈骨折,男性7例,女性6例,年龄55~71岁,平均63.3岁。骨折类型:头下型6例,经颈型5例,基底型 2例。偏瘫原发疾病:脑出血后遗偏瘫7例,脑梗塞后遗偏瘫6例,偏瘫至骨折发生时间间隔4~26个月,平均13个月,伤侧髋关节外展肌肌力为0~3级,7例患者屈髋肌力有3级。伤前8例患者无需辅助下能跛行,5例患者需在步行器辅助下方能跛行。内科合并症:高血压病9例,冠心病2例,糖尿病4例,其它3例。受伤至手术时间:3~7d,平均5d。髋关节功能采用Harris髋关节疗效评分系统(1969年)评分[1]:得分5~43分,平均21分。
1.2 治疗方法
全部病例均采用持续硬膜外阻滞麻醉。
手术方案都是双极人工股骨头置换术。
采用髋关节Moore入路逐层进入,后方关节囊顺股骨颈长轴作纵向切开剥离显露股骨颈,注意保留髋关节前后方全部关节囊。取出股骨头,修整股骨颈残端,磨锉髓腔,前倾约15°植入股骨柄假体(骨水泥型9例,生物型4例),复位髋关节后原位修复关节囊,用以防止术后人工股骨头脱位。检查关节稳定性、活动度、下肢长度及极限活动时是否出现撞击。同时,在转子间嵴上钻3~4个小骨孔,将外旋短肌群缝合到转子间嵴上,并牢固缝合臀大肌筋膜和髂径束,用以加强关节后方软组织的“支撑力量”。
1.3 术后处理
术后给予抗菌素预防感染3~7d,低分子肝素钠预防深静脉血栓形成7~10d,并配合双下肢机械按摩。根据血浆引流量于术后2~3d拔除血浆引流管。术后保持术侧下肢外展、旋转中立位防止人工股骨头脱出。术后3~14d逐步练习翻身、坐位、下床、站立和行走活动,行走时健侧先行。出院后嘱咐病人尽可能不坐矮凳,不跷二郎腿,6周内屈髋不超过90°,6周后屈髋不超过120°。术后3个月、6个月、1年及以后每年随访并摄X线片了解假体的情况。
2、 结果
住院18~30d,全部病例切口均Ⅰ/甲愈合。全部病例都得到1~5年随访,平均2.3年,再次跌倒致人工股骨头脱出和假体柄周围骨折(Ⅲ型)各1例,前者经手法复位成功后未再次发生脱位,假体柄周围骨折经切开复位环抱器固定骨折愈合。所有患者基本恢复到伤前跛行状态。
随访评分标准:采用Harris髋关节疗效评分系统(1969年),分为疼痛(44分)、功能(47分)、畸形(4分)和关节活动度(5分)四方面进行评定,总分为100分,得分90~100分为优,80~89分为良,70~79分为中,70分以下为差[1]。本组病例得分36~91分,平均69.3分(比术前增加48.3分),其中优1例,良3例,中3例,差6例,优良率30.8%。
(附:患者,女,66岁,脑出血后遗偏瘫致股骨颈骨折)
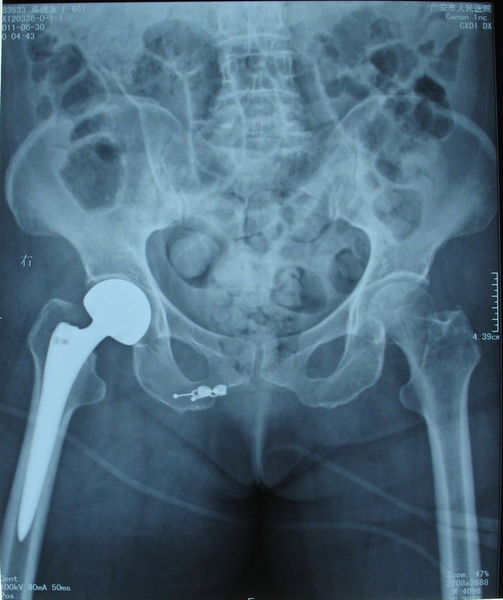
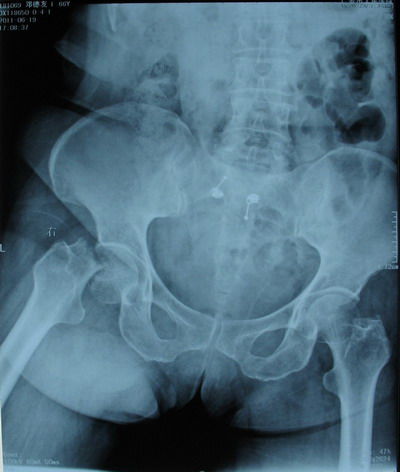
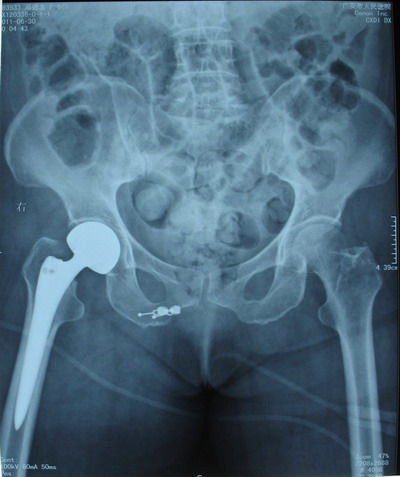
图1 偏瘫后6个月脑部CT 图2 右股骨颈头下型骨折 图3 双极人工股骨头置换术后
3 、讨论
3.1 该类股骨颈骨折患者行双极人工股骨头置换术的可行性
髋关节外展肌肌力不足或丧失和术后无法配合功能康复等已是公认的人工髋关节置换术的禁忌症,其原因主要是术后极易并发假体脱位,尤其是人工全髋关节置换术术后更易发生。经查阅文献,Goldhill等随访研究了246例骨水泥固定双极人工股骨头置换术患者,术后随访1~6年,脱位发生率仅为0.9%。
脑出血和脑梗塞后遗偏瘫患者常发生在老年人,因为偏瘫和年老行动不便而更易发生跌倒。Ramnemark等[3]报道脑血管意外患者髋部的发生率较正常人增加4倍且多数发生在偏瘫侧。Ramnemark等[4] 另一则报道脑血管意外后股骨颈骨折发生率高达16.4%~38.5%,且62.5%发生在偏瘫侧。
老年人全身生理功能退化,各系统、器官功能储备能力和代偿功能低下,骨折后长期卧床可能导致患者的全身状况进一步恶化,出现许多全身并发症。因而,对老年股骨颈骨折患者的治疗原则己趋于统一,即:骨折后积极治疗内科疾病,改尚患者全身状况,提高手术的耐受性,尽可能手术治疗,使患者早日下床活动,减少并发症的发生。
本组患者如果采用骨折复位内固定手术方式,其骨折愈合时间长,卧床时间久,并发症多,死亡率高。考虑患者年龄偏大和合并后遗偏瘫的情况不宜长期卧床,我们为该类患者选择了双极人工股骨头置换术。本组病例中骨水泥型假体置换者术后3~7d患者即离床下地开始进行康复训练,生物型假体置换者术后1月内可大胆在床上进行康复训练,1月后即离床下地,大大提高了该类患者的生存率和生活质量。
经过1~5年随访,平均2.3年,再次跌倒致人工股骨头脱出和假体柄周围骨折(Ⅲ型)各1例,前者经手法复位成功后未再次发生脱位,假体柄周围骨折经切开复位环抱器固定骨折愈合。所有患者基本恢复到伤前跛行状态。
据此,我们认为通过采用“保留髋关节前后方全部关节囊并行原位修复,同时将外旋短肌群缝合到转子间嵴上,并牢固缝合臀大肌筋膜和髂径束,用以加强髋关节周围软组织的‘支撑力量’、恢复的软组织平衡和增加关节稳定性”多重措施,对防止该类患者术后人工股骨头脱位有重要作用;尤其是关节囊的原位修复更为重要,具有把人工股骨头限制在髋臼内的作用。
所以我们认为对于偏瘫侧髋部外展肌力≤3级的股骨颈骨折患者仍然可以考虑行双极人工股骨头置换术;但考虑到人工全髋关节置换术假体脱位发生率相对偏高,同时术中需切除关节囊,不主张髋部外展肌力小于3级的患者实施人工全髋关节置换术。
3.2 该类患者术前术后髋关节功能的评价标准
髋关节功能评价标准很多,有Harris髋关节疗效评分系统、Charnley髋关节疗效评分、1982年北京方案、Mayo全髋关节置换术疗效评分和髋关节创伤后的功能评分等十几种,每个标准都有不同的合理与不合理的方面,但共同点主要包括疼痛、功能和关节活动度三个方面。
由于没有专门的针对该类患者评价标准,现有的评价标准对该类患者都存在很多不合理的地方,因该类患者伤前本来就存在疼痛、功能和关节活动度三个方面的严重缺陷,所以各种评价标准对该类患者都不理想。相比之下,我们选择了应用最为广泛的Harris髋关节疗效评分系统来评估术前术后的髋关节功能,是否合理有待商榷。
尽管术后评分中仅有4例效果优良,3例为中等,6例归为差,优良率仅有30.8%,但术后与术前相比平均评分却增加了48.3分,就连评分归为中等和差两类患者及家属都比较满意,我们自己也认为治疗结果非常理想,这很有可能是标准选用不适合或患者对标准的理解不一致导致的结果。
