- CT引导下经皮肺穿刺的几点心得
- 发布于 2011-11-05 00:21 来源:李爱武医生
CT引导下经皮肺穿刺是肺部疾病的一种重要的诊断方法,当然也很老了,是指在CT扫描定位协助下,通过体外的穿刺针或活检枪对肺内病灶进行负压吸引或切割活检,取得病灶组织后送检来进行诊断和鉴别诊断的一种手段。
具体的操作步骤:在CT光标指示下,以记号笔标记出穿刺点,常规消毒、铺巾,局部麻醉后,穿刺针进入皮下后行CT扫描,直观地确定进针角度和病灶的关系后,按预定的进针角度和深度穿刺进针至靶点,再行靶层面CT扫描,证实针尖位于病灶内,即负压吸引或活检枪击发取材。抽吸活检时抽吸针保持负压拨出,将内容物推到玻片上;组织针取出有形组织条送入10%福尔马林液内固定。术后常规胸部CT扫描,观察有无气胸等并发症发生,如无不适,嘱患者回病房静卧1-2小时。
CT引导下经皮肺穿刺常见的并发症有气胸、肺出血、少量咯血和胸膜腔出血等。最常见的术后并发症主要为气胸和肺内出血,文献报告气胸发生率为 9%~44%,多在10%左右,大多是少量气胸,无需特殊处理休息吸氧后短时间可自行吸收,需做胸腔闭式引流的病人仅占 1.6%~14.3% ;肺内出血 1~3日可自行吸收,少数病人有痰中带血;大咯血和胸膜腔出血的发生率较低。并发症的发生与操作者的熟练程度、进针次数、穿刺针与穿刺点胸膜切线位的角度及患者肺的质量如有无肺气肿等因素有关。
心得一:首先如何预防CT引导下经皮肺穿刺的并发症?
(1)首先术前进行患者教育,配合医生的操作,保持相同的呼吸状态。
(2)正确地评估,要确定好穿刺层面和进针点,以及进针深度、角度和呼吸对穿刺的影响。穿刺点到病变距离最短,以垂直方向或水平方向为佳。尽量避开叶间胸膜、肺大疱及CT下能显示的粗大血管影或肺纹理等。
(3)麻醉针不宜穿刺太深,若刺破胸膜,会增加气胸的概率。
(4)穿刺胸膜时,病人应在平静呼气后屏气状态下进行,动作迅速地刺入靶点,尽量缩短穿刺经过胸膜的时间。
(5)穿到细胞或组织后,应在呼气末负压迅速拔出穿刺针。
心得二:如何穿到肿瘤组织内。
当然,常规的、较大的、贴近胸膜的病灶是不用说的,要讲的是小病灶、骨组织后的难以取得的病灶或靠近大血管病灶和肺气肿患者。
(1)小病灶
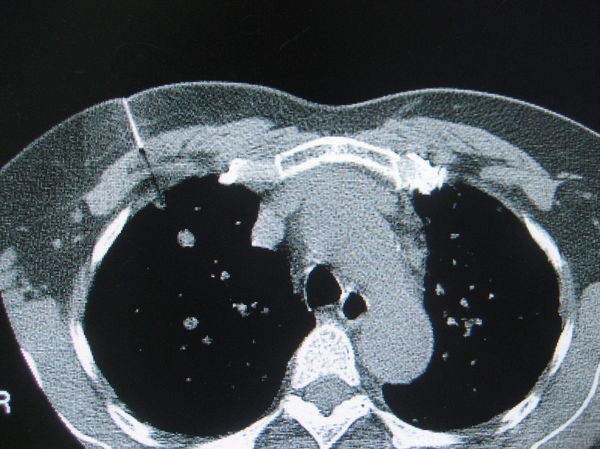
图1:56岁女性患者,病灶太小,不到1cm。上海某三甲医院无法找到病理。
针对图1患者,病灶太小,一定要镇静,患者的任何呼吸都会影响病灶的位置,因此必须告诉患者CT扫描时保持同样的呼吸状态(呼气末),当然进针时也必须把握好短暂的呼吸暂停。一般情况下,我不建议告诫病人保持屏气,这样病人反而紧张,主要是操作者要及时把握时机,迅速准确进针(见图2,图3):病理细胞学提示为非小细胞肺癌:倾向腺癌。
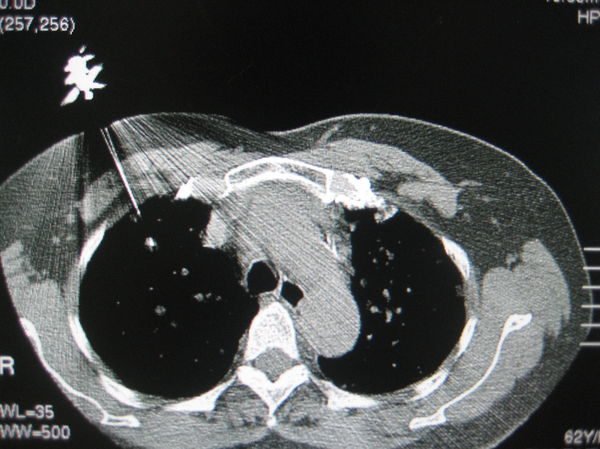
图2:针尖进入病灶(纵膈窗)
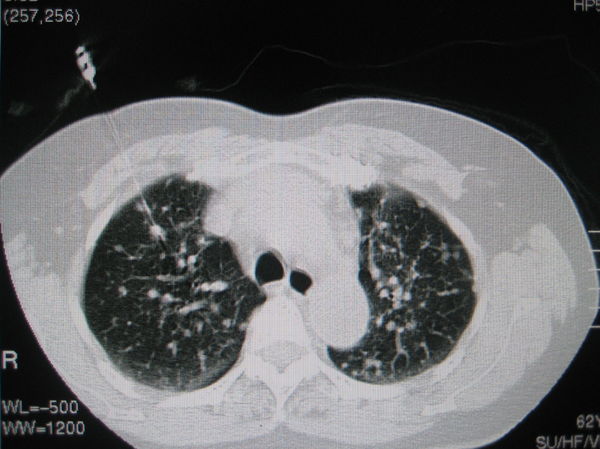
图3:针尖进入病灶(肺窗)
2)位置不好:如肋骨挡住
图4:82岁老年患者,矽肺II级,该病灶几乎完全被肋骨挡住,怎办?
这种情况,建议是上下看,进针可以是立体的,如扫描此病灶层面是100,则可以考虑从120层面进针,向脚端斜行前进,也可到达病灶。如下图(上)依次所示,从上面的肋间隙进针,向脚端斜行进针,最终到达病灶。(病理结果:鳞癌)。
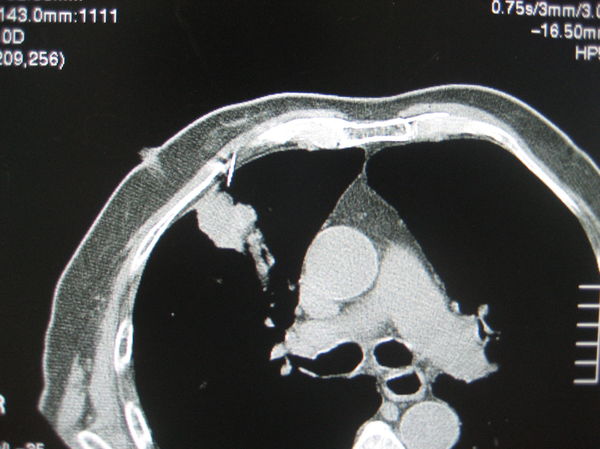
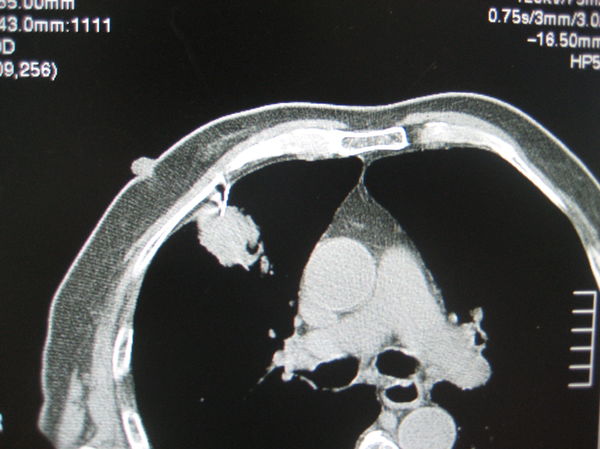
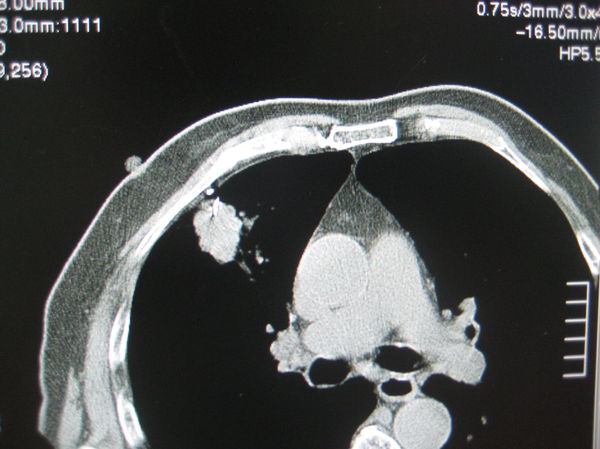
图(下)除了胸骨挡住,靠大血管很近,这种方式尤其适用(建议针尖避免直接刺向大血管方向),病理:腺癌。
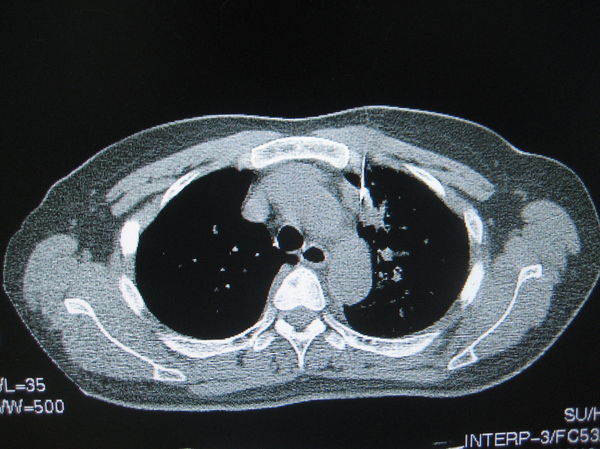
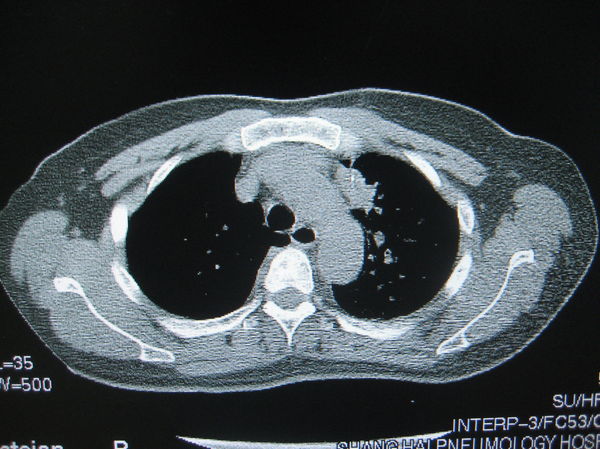
(3)肺功能不好的患者(肺气肿、肺大泡)
这有三点注意点,一患者皮下结缔组织少,麻药针不宜深;二,针路上避免肺大泡或气肿组织;三,呼气末进针,果断迅速。病理结果,腺癌。
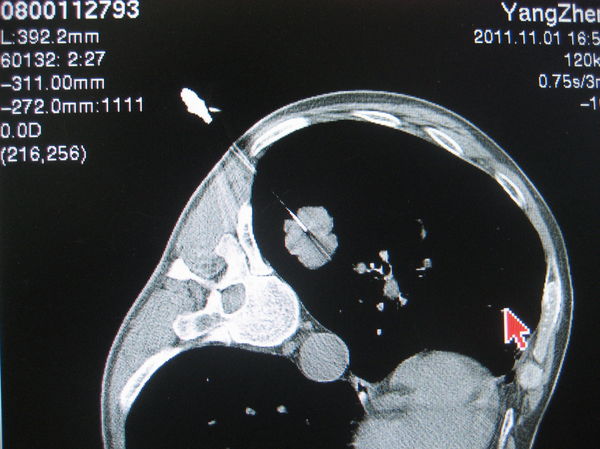
图5:55岁的肺气肿患者,入院时PaCO2: 57.6mmHg. 其他医院拒绝肺穿刺。
其实,肺穿刺“高手”无论在肺科医院还是在其他医院都很多,本人就自己几个穿刺的案例弄出来跟大家交流,不足之处,多多指教。
当然,确实有些医院不能做的肺穿刺或患者有需要的可以到上海市肺科医院就诊。
