- 原位回肠新膀胱
- 发布于 2011-11-17 22:35 来源:李学松医生
患者选择和手术指征
原位新膀胱手术具有一些禁忌症。与膀胱癌行根治性膀胱切除术的指征相似,术前必须排除骨、肺和淋巴结的转移,以确定手术的必要性。存在严重的肝,肾或小肠功能不全,或尿道括约肌功能障碍的患者必须采用其它的尿流改道方式。如果存在尿道癌或术前后尿道精阜旁活检提示将来吻合口的边缘有肿瘤存在,是绝对的禁忌症。
决定原位膀胱术成功的最重要因素是患者能接受长期随访的依从性。患者身心必须健康,能够认识理解新膀胱,以及新膀胱是如何发挥功能的。如果没有这些先决条件,只能考虑选择其它尿流改道方式。如果要获得良好的长期疗效,术后患者的管理比手术操作要来得重要。
患者准备和体位
术前肠道准备只需要进行两次清洁灌肠即可。术前一天的晚上开始给予上肢皮下注射低分子肝素预防深静脉血栓,也有助于预防术后盆腔淋巴囊肿的形成。患者可使用弹力袜,并且术后第一天就开始下地活动。术中开始给予阿莫西林/克拉维酸,氨基糖苷类和甲硝唑预防感染,其中氨基糖苷类和甲硝唑持续使用48h,而阿莫西林/克拉维酸直到拔除所有的引流管和尿管后才停止使用。
患者在即将进行手术时才进行备皮,手术采用轻度过伸仰卧位。手术时使用膀胱全切和回肠膀胱的操作器械就足够了。弯的Babcock钳用于处理阴茎背静脉复合体,制作储尿囊不需要特殊器械。
术中采用的缝线包括:
• 0号可吸收线, FSL针――结扎背静脉复合体
• 0号可吸收线,UR-5针――缝合背静脉复合体
• 4C0可吸收线,V-5针――吻合输尿管和新膀胱
• 4C0可吸收线,RB-1 plus针――将输尿管导管固定到输尿管
• 2C0可吸收线,SH针――新膀胱的缝合
• 2C0可吸收线,UR-6针――尿道吻合
术前计划和准备清单包括:
•患者同意术后长期随访
•精神心理状态良好,肢体活动良好
•血肌酐水平<150 mmol/L
• 良好的肝功能
•良好的肠道功能
•尿道远端,精阜旁(男性)或膀胱颈(女性)位置没有肿瘤
•良好的控尿功能
•预防深静脉血栓
•预防性使用抗生素
•过伸仰卧位
图 1
构建储尿囊所需的回肠肠段长度约54cm,取自距回盲部25cm处,采用4-0 可吸收线单层连续浆肌层吻合恢复肠道连续性。采用尺测量回肠肠段的长度,沿肠系膜缘一次量取10cm或15cm的肠段,量的过程中不要拉伸肠管。冲洗肠管。避免硬膜外麻醉,因为这样会导致肠管的痉挛从而使得肠管“缩短”,当肠管松弛后就会显得太长。远端肠系膜可以横断至一级弓血管,而近端肠系膜切开不要太多,要保护好一级弓血管从而使得将来储尿囊有较好的血供。
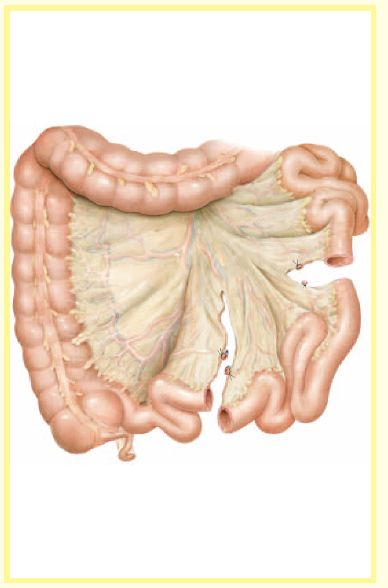
图 2
采用2C0可吸收线连续缝合关闭肠系膜裂孔。当缝到储尿囊的肠系膜时必须缝得比较表浅,以保护新的血供。采用 4C0可吸收线单层连续浆肌层缝合关闭回肠肠段的两断端。回肠肠段的远端40-44cm的肠壁沿对系膜缘打开。
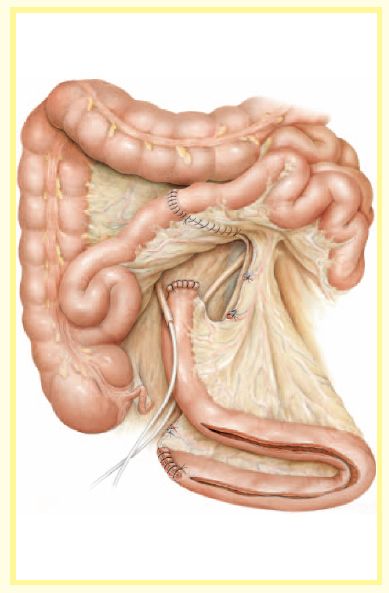
图 3
将输尿管远端劈开1.5-2cm,用4-0可吸收线将输尿管和储尿囊的输入襻按Nesbit法连续缝合进行吻合。即采用端-侧吻合法将输尿管与储尿囊回肠输入襻的对系膜缘正中旁纵向切口吻合,两个输尿管分别吻合。将7F或8F输尿管导管置入输尿管。为了防止输尿管导管的滑脱,在吻合口近端3-4cm处用快速可吸收4C0缝线的将输尿管和支架管缝合在一起。打结要很松,以免影响输尿管血供。将输尿管最远端的周围组织缝合到回肠输入襻以减轻吻合口的张力。
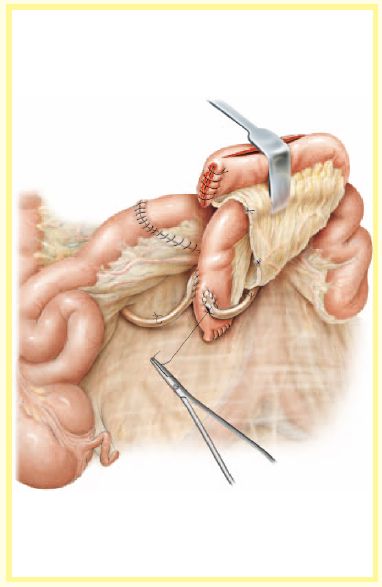
图 4
将输尿管导管从输入襻最远端有肠系膜覆盖的肠壁穿出。这样肠壁瘘管在术后5-8天依次拔除输尿管支架管后可自行封闭。将打开的肠管折叠成U-形,然后采用2-0可吸收线将中间的两边连续缝合以构建储尿囊。
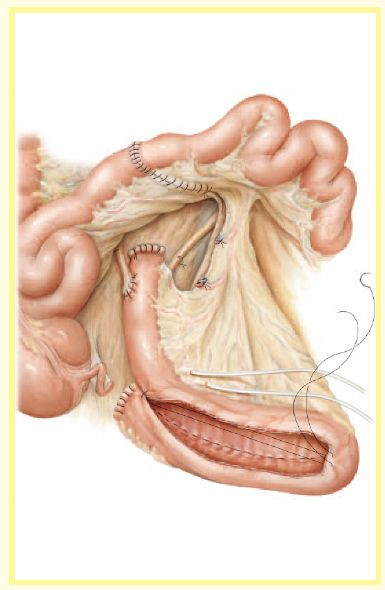
图 5
然后将U形肠襻两端对折形成一个包含4段折叠回肠段的球形储尿囊。
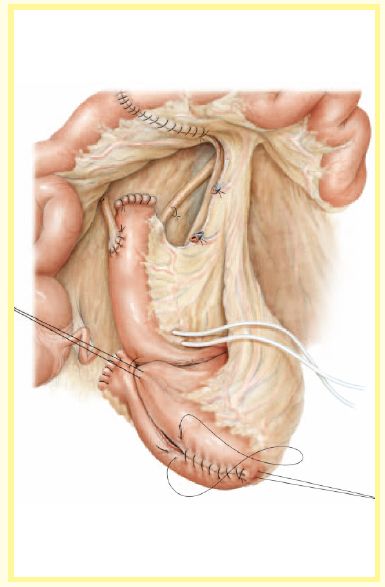
图 6
将前壁开口的下半部分完全关闭,上半部分关闭一半时,手术者将手指从开口处插入储尿囊找到储尿囊的最低点。在储尿囊的最低点开一直径为8-10mm开口,开口要靠近肠系膜,离回肠折叠边缘2-3cm,注意离开缝线处。出口要与盆底平行,不要形成漏斗形,防止发生扭转。
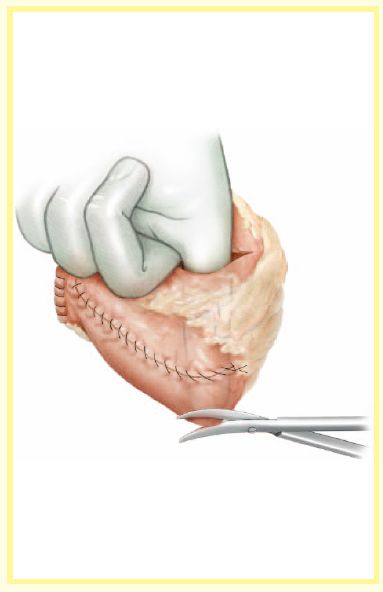
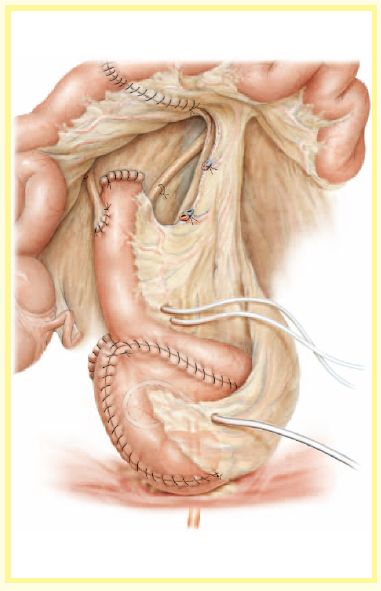
图 7
用6根2-0可吸收线将新膀胱下端开口和膜部尿道进行吻合。最后方的2根旁正中缝线要穿过Denonvilliers’s筋膜,只带上3-4mm的膜部尿道外组织。最前面的2针只带上很少一点尿道组织并且要穿过阴茎背深静脉复合体。侧面的两针要带上尿道外3-4mm组织,只带上尿道粘膜的边缘少量组织。通过在储尿囊肠壁出口边缘和尿道粘膜之间缝合,能使两者完美对合,这样储尿囊的浆肌层和尿道括约肌就能够很好的贴合。这样可以防止小肠的粘膜位于肌层之间,减少术后吻合口瘘的几率。通过缝合时带上背侧的Denonvilliers'筋膜和腹侧结扎的阴茎背深静脉复合体能够减少吻合口的张力。在将6根缝线打结前将18F的尿管插入,先将腹侧1点和11点的两针打结,然后是中间的3点和9点,最后是背侧的5点和7点。
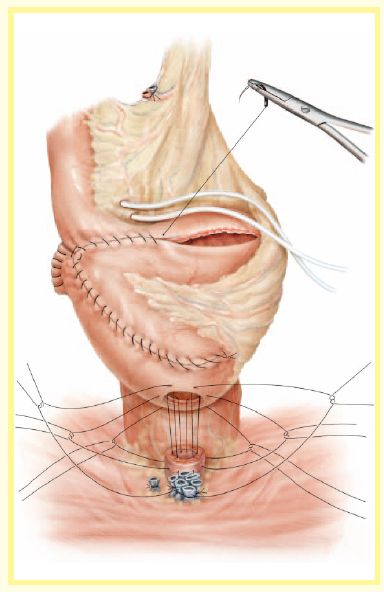
图 8
在彻底关闭储尿囊之前,将10F的膀胱造瘘管经过肠系膜有脂肪的部位放置入储尿囊。然后冲洗储尿囊,清除各种凝块并检查有无渗漏。
术后护理
每6小时采用生理盐水冲洗尿管和耻骨上造瘘管以防止导管堵塞引起新膀胱的破裂的风险。当肠道功能恢复并且仍留置尿管时,这样的风险最大。
术后第一天开始采用肠外营养,患者恢复饮食后立即停止。为防止出现术后腹胀和促进肠道功能恢复,从术后3天开始可以加用拟副交感药物(如皮下注射0.5mg 新斯的明,持续 3-6天)。如果怀疑有输尿管堵塞可以冲洗外置的输尿管导管。术后5-8天依次拔除输尿管导管。术后8-10天储尿囊造影排除漏尿后可拔除耻骨上造瘘管。拔除造瘘48小时后再拔除尿管,利于耻骨上造瘘口的愈合。拔除尿管后患者出现代谢性酸中毒的风险显著增加。如果患者出现酸中毒,可能主诉有嗜睡,疲劳,恶心,呕吐、厌食和腹部烧灼感等症状。通过静脉血气分析监测碱剩余从而了解酸中毒情况,最开始2-3天一次,随后可根据血气情况适当延长间隔时间。如果碱剩余是负值则需要矫正。实际上所有患者都需要采用碳酸氢钠治疗(2C6 g/day),持续2-6周。储尿囊引起的盐丢失综合症会引起低血容量,脱水和体重下降。因此要确保术后每天2-3L液体入量,同时还要增加患者饮食中盐的摄取;每天还要监测体重。
患者自行排尿的早期可以采用坐位排尿,白天2h一次,晚上设闹钟3h一次。排尿时要放松盆底肌,然后稍微增加腹压。可以通过手压下腹和向前弯腰协助排尿。残余尿早先采用导尿结合耻骨上超声检查的方式测定,目前只需使用超声测量。患者出现的尿路感染和菌尿症都要积极处理。如果血气分析结果显示机体代偿良好,可以逐渐延长排尿间隔(每次延长1小时),由2h逐渐上升至4h。患者必须延长排尿间隔从而使膀胱容积增加到500ml的理想容量,即使出现尿失禁也应该坚持。储尿囊容积的增加可以明显改善患者的控尿能力。Laplace's 定律 (压力 = 张力/半径)指出随着储尿囊半径的增加,储尿囊内的压力可以随之降低,形成一个低压系统。
术后控尿能力与以下因素相关:手术技术(术中尿道及盆底神经的保护情况),盆底肌训练及患者的年龄。可采用直肠指诊的方法来教会患者进行有效的括约肌训练,检查者可以通过手指对括约肌收缩力的感知来指导患者调整括约肌收缩训练,让患者能够只收缩肛门括约肌,这样能够保证患者将来能够进行满意的括约肌训练。盆底括约肌训练应每天坚持,每小时收缩10次,每次收缩持续6秒,直到获得较为满意控尿能力。
难点
矮胖患者由于盆腔较窄,行原位膀胱手术的难度最大。这些患者用于做储尿囊的回肠系膜较厚。因此将回肠段折叠成球形的难度较大,但是通常还是能够成功的。由于这些患者的肠系膜也较短,导致储尿囊和尿道之间的距离比预计的要长。为了获得足够的长度以达到无张力吻合,必须使远端肠系膜进行最大程度的切开松解,但又不能损伤储尿囊或回肠的血供。小心的切开储尿囊肠系膜表面的腹膜,切开方向要垂直于肠系膜血管方向,从而使得肠系膜进一步延长。在将储尿囊与尿道吻合前,必须将储尿囊肠系膜和骶骨岬间的乙状结肠或小肠移除。可以适当拉伸或弯曲骨盆从而缩短储尿囊和尿道之间的距离。可以在吻合口的两侧各缝一针将储尿囊和盆底带上,以减轻吻合口张力。通过这些方法,构建无张力吻合口通常是可以达到的。
