- 膀胱过度活动症治疗指南
- 发布于 2011-12-29 22:29 来源:张耀光医生
膀胱过度活动症是指尿急、尿频和急迫性尿失禁等临床症状构成的征候群。过去有关名词较混乱,如女性尿道综合征、逼尿肌反射亢进、逼尿肌不稳定、不稳定膀胱等。为规范名词定义和诊疗技术,今受中华医学会泌尿外科分会指派,由尿控学组组织,在第一版膀胱过度活动症诊断治疗指南的基础上进行了修改。
一、定义
膀胱过度活动症(Overactive Bladder,OAB)是一种以尿急症状为特征的征候群,常伴有尿频和夜尿症状,可伴或不伴有急迫性尿失禁;尿动力学上可表现为逼尿肌过度活动(Detrusor instability, or detrusor
overactivity),也可为其它形式的尿道-膀胱功能障碍。OAB无明确的病因,不包括由急性尿路感染或其它形式的膀胱尿道局部病变所致的症状。尿急是指一种突发、强烈的排尿欲望,且很难被主观抑制而延迟排尿;急迫性尿失禁是指与尿急相伴随、或尿急后立即出现的尿失禁现象;尿频为一种主诉,指患者自觉每天排尿次数过于频繁。在主观感觉的基础上,成人排尿次数达到:日间≥8次,夜间≥2次,每次尿量<200ml时考虑为尿频。夜尿指患者≥2次/夜以上的、因尿意而排尿的主诉。
OAB与下尿路征候群(Lower Urinary Tract Symptoms,LUTS)的鉴别点在于:OAB仅包含有储尿期症状,而LUTS既包括储尿期症状,也包括排尿期症状,如排尿困难等。
二、病因及发病机制
OAB的病因尚不十分明确,目前认为有以下四种: (1) 逼尿肌不稳定:由非神经源性因素所致,储尿期逼尿肌异常收缩引起相应的临床症状;(2)膀胱感觉过敏:在较小的膀胱容量时即出现排尿欲;(3)尿道及盆底肌功能异常;(4)其他原因:如精神行为异常,激素代谢失调等。
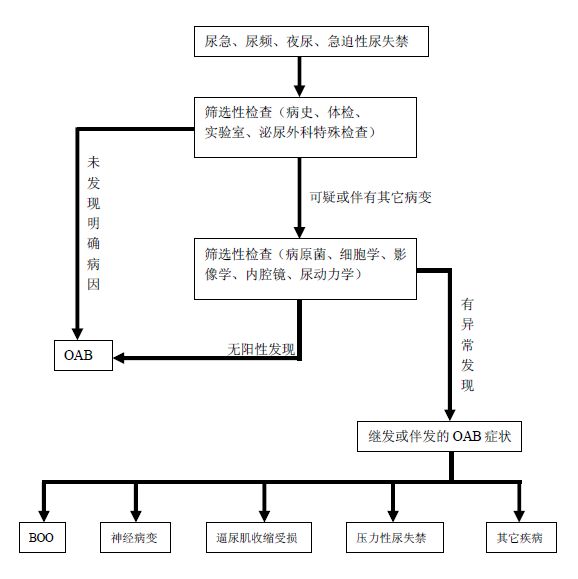
三、诊断
(一)筛选性检查
指一般患者都应该完成的检查项目。
1、病史:(1)典型症状:包括排尿日记评估,详见附2。(2)相关症状:排尿困难、尿失禁、性功能、排便状况等。(3)相关病史:泌尿及男性生殖系统疾病及治疗史;月经、生育、妇科疾病及治疗史;神经系统疾病及治疗史。
2、体检:(1)一般体格检查。(2)特殊体格检查:泌尿及男性生殖系统、神经系统、女性生殖系统。
3、实验室检查:尿常规、尿培养、血生化、血清PSA(男性40岁以上)。
4、泌尿外科特殊检查:尿流率、泌尿系统超声检查(包括剩余尿测定)。
(二)选择性检查
指特殊患者,如怀疑患者有某种病变存在,应该选择性完成的检查项目。
1、病原学检查:疑有泌尿或生殖系统炎症者应进行尿液、前列腺液、尿道及阴道分泌物的病原学检查。
2、细胞学检查:疑有尿路上皮肿瘤者进行尿液细胞学检查。
3、KUB、IVU、泌尿系内腔镜、CT或MRI检查:怀疑泌尿系其他疾病者。
4、侵入性尿动力学检查:(1)目的:进一步证实OAB,确定有无下尿路梗阻,评估逼尿肌功能。(2)指征:侵入性尿动力学检查并非常规检查项目,但在以下情况时应进行侵入性尿动力学检查:尿流率减低或剩余尿增多;首选治疗失败或出现尿潴留;在任何侵袭性治疗前;对筛选检查中发现的下尿路功能障碍需进一步评估。
四、OAB诊治原则
1、首选治疗:
(1)膀胱训练(Bladder Drill)
1)方法一:延迟排尿,逐渐使每次排尿量大于300ml。
①治疗原理:重新学习和掌握控制排尿的技能;打断精神因素的恶性循环;降低膀胱的敏感性。
②适应证:尿急、尿频等OAB症状。
③禁忌证:低顺应性膀胱,储尿期末膀胱压大于40cmH2O。
④要求:切实按计划实施治疗
⑤配合措施:充分的思想工作;排尿日记;其它。
2)方法二:定时排尿(Timed Voiding)
①目的:减少尿失禁次数,提高生活质量。
②适应证:尿失禁严重,且难以控制者。
③禁忌证:伴有严重尿频。
3)生物反馈治疗
4)盆底肌训练
5)其它行为治疗:催眠疗法。
(2)药物治疗
1)一线药物:托特罗定(Tolterodine):
①优点:为非选择性M受体拮抗剂,是目前对逼尿肌组织选择性作用最强的药物,且副作用较少,耐受性较好。
②问题:器官选择性作用还有待研究,还应进行剂型的给药途径改进,以减少副作用。
2)其它可选药物:
①其它M受体拮抗剂:奥昔布宁(Oxybutynin)、普鲁苯辛等。
②镇静、抗焦虑药:丙咪嗪、多滤平、安定等。
③钙通道阻断剂:异搏停、心痛定。
④前列腺素合成抑制剂:消炎痛。
3)其它药物:黄酮哌酯疗效不确切,中草药制剂尚缺乏可信的大宗试验报告。
(3)改变首选治疗的指征:①无效;②患者不能坚持治疗或要求更换治疗方法;③出现不可耐受的副作用;④可能出现不可逆的副作用;⑤治疗过程中尿流率明显下降或剩余尿量明显增多。
2、可选治疗
(1)膀胱灌注辣椒辣素、RTX、透明质酸酶:
以上物质可参与膀胱感觉传入,灌注后降低膀胱感觉传入,对严重的膀胱感觉过敏者可试用。
(2)A型肉毒毒素膀胱逼尿肌多点注射:对严重的逼尿肌不稳定具有疗效。
(3)神经调节:骶神经电调节治疗,对顽固的尿频尿急及急迫性尿失禁患者有效。该治疗方法俗称为膀胱起搏器,该疗法具有微创、可逆、可调等优势,为药物治疗效果不佳的首选治疗方式。
(4)外科手术:
①手术指征:应严格掌握,仅适用于严重低顺应性膀胱,膀胱容量过小,且危害上尿路功能,经其他治疗无效者。
②手术方法:逼尿肌横断术,膀胱自体扩大术,肠道膀胱扩大术,尿流改道术。
(5)针灸治疗:有资料显示,足三里、三阴交、气海、关元穴针刺有助缓解症状。
合并用药的指导原则:由于OAB病因不明,部分病人治疗效果不佳,在选择治疗方法时建议:①膀胱训练虽可单独施行,但与药物治疗合用更易为患者所接受;②在药物治疗中,在一线药物的基础上,根据患者的情况配合使用其它药物:对有明显神经衰弱、睡眠差及夜间尿频较重者增加镇静抗焦虑药物;对绝经后患者可试加用女性激素;对症状较重,尤其合并有显著逼尿肌不稳定者可配合使用1-2种不同治疗机理的逼尿肌收缩抑制剂;用药剂量可从较小的剂量开始,逐渐加量直到出现疗效或副作用;用药时间不宜过短,一般应持续用药2周后评估疗效(出现副作用者除外),直至症状完全控制后逐渐减量;③辣椒辣素、A型肉毒毒素等可选治疗仅在症状重、其它治疗效果不佳时考虑使用;④外科治疗应严格掌握适应症。
五、其它疾病中有关OAB症状的诊治原则
OAB是一个独立的征候群,但在临床上,有许多疾病也可出现OAB症状,如各种原因引起的膀胱出口梗阻(BOO)、神经源性排尿功能障碍、各种原因所致的泌尿生殖系统感染等。在这些疾病中,OAB症状可以是继发性的,也可能是与原发病伴存的症状,如良性前列腺增生症患者的OAB症状。由于这些疾病中的OAB症状常有其自身的特殊性,为此,本诊治指南将介绍几种临床常见疾病的OAB症状的诊治原则,以期能为临床在治疗原发病的同时处理OAB症状,提供帮助。
(一)膀胱出口梗阻(Bladder Outflow Obstruction, BOO)患者的OAB诊治要点:
常见病因:良性前列腺增生,女性膀胱颈梗阻等。
1、筛选检查:症状、Qmax、残余尿等。最大尿流率<15ml/s,剩余尿>50ml时考虑BOO。
2、选择性检查:充盈性膀胱压力测定及压力/流率测定,确定有无BOO、BOO的程度,以及逼尿肌功能。
3、治疗原则:
(1)针对膀胱出口梗阻的治疗。
(2)根据逼尿肌收缩功能状况制定相应的OAB症状治疗方法:逼尿肌收缩功能正常、增强或亢进者可适当辅助使用抗OAB的治疗;逼尿肌收缩功能受损者慎用抗OAB治疗。
(3)梗阻解除后OAB仍未缓解者应行进一步检查,治疗可按OAB处理。
(二)神经源性排尿功能障碍患者的OAB诊治原则:
常见病因:脑卒中,脊髓损伤和帕金森病等。
诊治原则:
1、积极治疗原发病。
2、根据是否有BOO对OAB进行治疗:原发病稳定,无下尿路梗阻的OAB,诊治原则同OAB。
3、有BOO者按BOO的诊治原则进行处理。
(三) 压力性尿失禁(Stress Urinary Incontinence, SUI)患者的OAB诊治原则:
1、筛选检查发现以下情况者应怀疑可能同时存在压力性尿失禁:(1)病史提示既有急迫性尿失禁,又有压力性尿失禁表现。(2)生育前后和绝经前后控尿功能出现明显变化。(3)如压力性和急迫性两种尿失禁症状兼有。(4)女性盆腔器官膨出。
2、选择性检查:(1)体检:膀胱颈抬举试验和棉签试验。(2)尿动力学检查:膀胱测压,腹压漏尿点压或尿道压力描记。(3)排尿期膀胱尿道造影:膀胱颈和近端尿道关闭情况、下移或活动情况。检查目的在于确定是否合并压力性尿失禁,以及确定压力性和急迫性尿失禁的程度。
3、治疗原则:(1)以OAB为主要症状者首选抗OAB治疗。(2)OAB解除后,压力性尿失禁仍严重者,采用针对压力性尿失禁的相关治疗。
(四)逼尿肌收缩力受损患者的OAB诊治原则
1、筛选检查发现以下情况应高度怀疑OAB伴逼尿肌收缩力受损:(1)排尿困难症状。(2)存在明显影响逼尿肌功能的疾病,如糖尿病和脑卒中等。(3)有逼尿肌功能可能受损的指征,如肛门括约肌松弛和会阴部感觉明显减退等。(4)最大尿流率<10ml/s,且图形低平。(5)排尿困难严重,尿流率明显减低或有大量剩余尿,但前列腺不大者。
2、选择性检查诊断标准:(1)压力-流率测定提示低压-低流。(2)无膀胱出口梗阻。
3、一线治疗:(1)排尿训练,定时排尿。(2)在检测剩余尿基础上适当使用抗OAB药物。(3)辅助压腹排尿。(4)必要时采用间歇导尿或其他治疗。(5)可加用受体阻断剂,降低膀胱出口阻力。
4、二线治疗:(1)骶神经电调节治疗。(2)暂时性或永久性尿流改道。
(五) 其它
除前述几种疾病外,还有许多泌尿和男性生殖系统疾病都可引起或伴随OAB征候群。如急、慢性泌尿系特异性和非特异性感染、急慢性前列腺炎、泌尿系肿瘤、膀胱结石、膀胱及前列腺手术后膀胱痉挛等。虽然这些膀胱局部病变不称为OAB,但在控制和解除膀胱局部病变后,仍可使用本原则指导治疗,以缓解OAB症状。
诊治原则:
(1)积极治疗原发病。
(2)在积极治疗原发病同时使用抗OAB药物,以缓解症状。