- 详解《NCCN 肿瘤临床实践生存指南》八大核心问题(3)(转载)
- 发布于 2013-08-15 21:49 来源:唐礼恭医生
-
核心问题五:免疫与感染
▲ 首都医科大学附属北京同仁医院血液科 魏立强 王景文

从某种意义上讲,癌症是一种免疫缺陷性疾病,因此提高患者的免疫功能是医患双方的共同追求。值得注意的是,NCCN 至今没有对目前在我国盛行的诸如胸腺五肽等细胞因子“提高免疫力”疗法表态,“生存指南”仍然提倡对适宜的癌症生存者使用免疫接种的“传统方法”提高患者机体的免疫能力,并为此制定了详细的规范。该指南首次对肿瘤患者是否需要免疫接种、病情评估、接种时间、具体接种方案及接种疫苗的安全性进行了详细阐述,还对带状疱疹疫苗的使用原则做了特别说明。毫无疑问,这是对肿瘤患者免疫接种及感染预防的权威规范。在临床实践中,我国同道对此关注不够,值得认真借鉴。河南省肿瘤医院普外科唐礼恭
免疫接种获益确切
癌症生存者通常存在或曾经存在免疫缺陷, 成为各种感染性疾病的易感人群。用疫苗进行主动免疫能够模拟自然感染过程产生免疫反应, 且对接种者无危险。
“ 生存指南” 指出,对于有免疫接种适应证的患者, 应在癌症治疗开始前至少3 周接种恰当的疫苗。常用的疫苗包括灭活疫苗、纯化抗原疫苗、细菌成分、基因工程重组抗原等。
系统评估病情 有的放矢
在免疫接种前应对癌症生存者进行针对性评估。感染高危因素包括: 基础疾病、曾接受化疗、单克隆抗体治疗、放疗、糖皮质激素治疗、造血干细胞移植, 既往或目前正在地方感染性疾病和流行病疫区,输血史等。
对患者免疫系统的评估内容包括: 接种疫苗之前外周血白细胞计数应正常, 目前未接受免疫抑制治疗或化疗,无现症感染,对疫苗无过敏反应史等。
免疫接种方案
尽管接种疫苗的效果并非最满意,如癌症或移植生存者有免疫接种的适应证,仍应按常规剂量和方案接种疫苗。
适用于所有癌症生存者的疫苗接种方案:在化疗、放疗、免疫抑制剂、脾切除等癌症治疗开始前至少3 周接种以下疫苗:
☆三价灭活流感疫苗:每年接种1 剂。
☆ 23 价肺炎球菌多糖疫苗(PPSV-23):< 65 岁患者应先接种1 剂,5 年后重复接种1 剂。
☆ 13 价肺炎球菌结合疫苗(PCV-13): 高危患者在接种PPSV-23 之前至少8 周接种1 剂PCV-13。
☆百日咳- 白喉- 破伤风(百白破)疫苗:先接种百白破疫苗1 剂,之后白喉-破伤风疫苗每10年加强1次。
☆ 人乳头状瘤病毒疫苗:之前未接种过该疫苗的男性和女性,在26 岁或之前应完成3 剂接种。
特殊情况下或存在危险因素者可接种以下疫苗:乙型肝炎疫苗接种3 剂,甲型肝炎疫苗接种2 剂,B 型流感嗜血杆菌疫苗,脑膜炎球菌疫苗,伤寒杆菌被膜多糖疫苗,灭活脊髓灰质炎疫苗,日本脑炎疫苗,狂犬病疫苗。
免疫接种安全性
用疫苗预防感染对癌症和移植生存者是一种挑战,对存在免疫缺陷的癌症和移植生存者接种疫苗或不能激发保护性免疫反应,另外某些减毒活疫苗禁用于免疫缺陷患者。
安全疫苗 对癌症和造血干细胞移植生存者安全的疫苗:灭活/ 纯化抗原或者细菌成分疫苗有三价灭活流感病毒疫苗、肺炎球菌结合疫苗、肺炎球菌多糖疫苗、4 价脑膜炎球菌结合疫苗、4 价脑膜炎球菌多糖疫苗、百白破疫苗、甲型肝炎疫苗、B 型流感嗜血杆菌疫苗、伤寒杆菌被膜多糖疫苗、灭活的脊髓灰质炎疫苗、日本脑炎疫苗、狂犬病疫苗;重组病毒抗原有乙型肝炎疫苗及男性和女性人乳头状瘤病毒疫苗。
禁用或慎用疫苗 禁用或慎用于癌症生存者的疫苗主要为减毒活疫苗,包括流感减毒活疫苗,麻疹、腮腺炎、风疹疫苗,带状疱疹疫苗,口服脊髓灰质炎疫苗,轮状病毒疫苗,口服伤寒疫苗和黄热病疫苗。
带状疱疹疫苗接种原则
接种者应大于50 岁,无免疫缺陷, 特别是无细胞免疫缺陷病史的癌症或移植生存者, 应在首次化疗或免疫抑制药物开始治疗之前至少3 周接种。
此外,对于实体瘤或白血病已缓解的生存者, 免疫功能已恢复、至少近3 个月未接受化疗或放疗者可接种。
以下癌症和移植生存者应避免使用带状疱疹疫苗:淋巴瘤患者; 影响骨髓或淋巴系统的恶性肿瘤患者;有细胞免疫缺陷病史者;正在接受免疫抑制治疗者,包括大剂量激素( 泼尼松>20 mg/d 或相当剂量激素)治疗≥ 2 周; 正在接受或接受过造血干细胞移植的患者。若接受造血干细胞移植者决定接种带状疱疹疫苗,应在移植后至少24个月、无活动性移植物抗宿主病且已停用免疫抑制剂后接种。
核心问题六:疼痛
▲ 北京军区总医院肿瘤科 张建伟
NCCN 指南中与疼痛有关的内容主要分布在三个分册―― 《成人癌痛指南》、《姑息治疗指南》和首次发布的“生存指南”中。《成人癌痛指南》全面阐述了癌痛(主要是癌症本身导致的疼痛)的评估和处理原则;《姑息治疗指南》重点叙述了终末期患者的疼痛处理;“生存指南”则详细分析了与治疗相关的疼痛。肿瘤患者的疼痛主要分为肿瘤本身引起的疼痛及治疗相关的疼痛,既往文献对后者关注不多。实际上,约33% 癌症生存者存在治疗相关慢性疼痛。这些患者没有得到有效治疗的原因主要有医生缺乏相关培训、患者害怕药物不良反应/ 成瘾、医疗保障不完善等。
疼痛评估
“生存指南”要求癌症生存者在随访时回答如下问题以确定其是否存在需治疗的慢性疼痛:有没有疼痛?如果有,在过去的1 个月里,疼痛评分是否大于4 ?
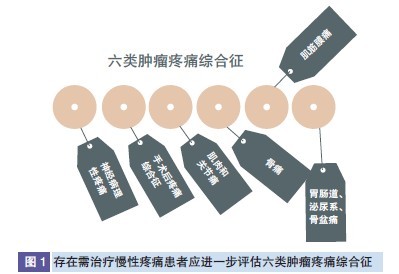
若两个问题都是肯定回答,就要进一步全面评估疼痛,包括病因、病理生理,尤其是下列六类肿瘤疼痛综合征(图1)。奥沙利铂、紫杉醇等化疗药物常常引起外周神经病变,从而导致神经病理性疼痛;约60% 乳腺癌、50% 肺癌患者存在手术后疼痛综合征;半数服用芳香化酶抑制剂行辅助治疗的乳腺癌患者发生关节痛;骨盆放疗后常引起直肠炎、尿道炎、小肠炎、阴道炎等,引发盆腔疼痛。
治疗措施
对于上述六类肿瘤疼痛综合征,“生存指南”以结构图的形式给出了具体的综合治疗计划,推荐药物治疗、社会心理/ 行为干预、理疗/ 锻炼和介入治疗等多种手段综合治疗疼痛。
药物治疗包括阿片类药物、非甾体抗炎药、肌肉松弛剂、局部用药、抗抑郁药物、抗惊厥药物、糖皮质激素等辅助镇痛药物。放松训练、认知行为治疗等社会心理/ 行为干预措施和理疗/ 锻炼也可有效缓解疼痛。经皮神经电刺激、肋间神经阻滞、吗啡鞘内注射等介入治疗措施经常用于治疗难治性疼痛。
“生存指南”特别提出了癌症长期生存者阿片类药物使用原则:
☆ 使用最小有效剂量。
☆ 相比数字评分法,以患者身体功能恢复情况判断药物效果更为合理。
☆ 定期评估阿片类药物使用的有效性和必要性。如出现阿片类药物引起的痛觉过敏或药物不能改善功能,推荐逐渐减量;常规进行药物减量可行性讨论;及时请专科会诊。
☆ 关注长期、大量使用阿片类药物带来的医学问题,如垂体功能不全。
“生存指南”从与以往不同的角度关注癌症生存者的疼痛问题,势必能够引起肿瘤专科医生以及相关专业人员对癌症生存者慢性疼痛的关注,把疼痛(特别是肿瘤治疗相关性疼痛)对癌症生存者生活质量的影响降到最低,帮助患者真正摆脱病痛折磨,享受优质人生。



