- 神经导航辅助内镜技术治疗侧脑室蛛网膜囊肿
- 发布于 2009-07-24 23:02 来源:王镛斐医生
侧脑室内囊肿较少见,多为先天形成,与侧脑室脉络丛关系密切,其内容物为脑脊液样液体。侧脑室囊肿多谓之蛛网膜囊肿,其他名称还有脉络丛囊肿、室管膜囊肿、胶质囊肿等。
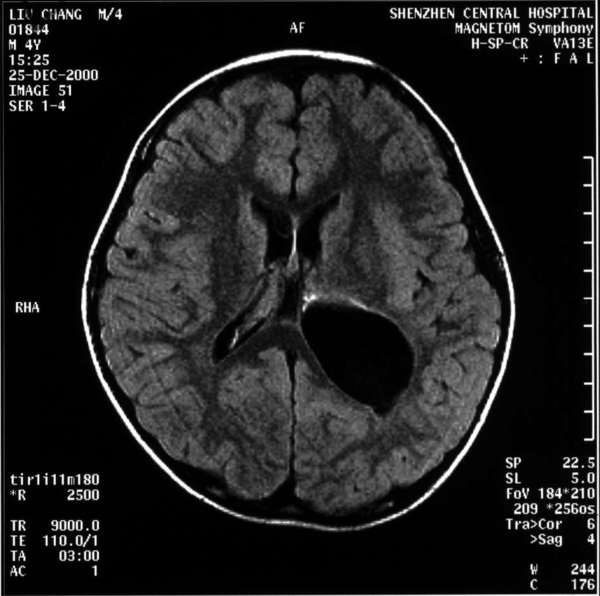
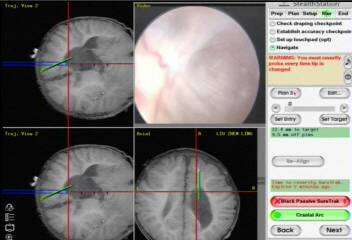
图1 左侧脑室三角区囊肿 图2 神经导航辅助内镜下显露囊肿
侧脑室内先天性囊肿的发病年龄多不超过40岁,以青壮年为主。囊肿多发生于侧脑室三角区、枕角和颞角,尤以前两者居多,与脉络丛的解剖分布有关。MRI是侧脑室内囊肿最主要的影像学诊断方法(图1),T1加权相上囊肿为低信号,与脑脊液相同,囊壁不易分辨。侧脑室三角区或枕角多呈类圆形或椭圆形扩大。T2加权相囊肿内容物呈高信号,等信号的囊肿壁居于囊肿内容物和脑脊液之间,因此显示十分清楚。水抑制相则可将整个囊肿形态完全凸现出来。囊肿于侧脑室体部和三角区的脉络丛关系密切,MRI增强扫描可见强化的脉络丛匍匐于中线部分的囊肿壁表面。
症状性侧脑室蛛网膜囊肿主要表现有颅高压、局灶性压迫和刺激症状,需要手术治疗。治疗方法包括:1.囊肿穿刺;2.囊肿腹腔分流;3.囊肿切开;4.囊肿切除。囊肿穿刺复发率高,现多不采用。囊肿腹腔分流手术较简便,应用较广,但长期异物植入和分流管堵塞一直是患者担心的问题。侧脑室内囊肿与脉络膜丛、脉络膜球关系密切,并且与邻近的室管膜和透明隔及其表面静脉都有粘连,传统开颅手术进行囊肿切除,不但手术径路上创伤较大,而且手术显微镜对深部结构暴露局限,存在许多手术死角,所以手术并发症较多较重。近年来多倾向于内镜手术,认为现代内镜手术具有图像清晰、色彩还原度高、手术视野大、局部解剖细节表现好、相关手术器械设计精细等诸多优点,能在保证良好手术效果的前提下,将手术创伤减至最低。囊肿通常占据侧脑室体部、三角区和枕角的大部分空间,囊肿壁紧贴周边脑室内结构,因此内镜入脑室点与囊肿之间应尽量留有足够的脑室空间,便于内镜下观察整个囊肿和相邻解剖结构关系,充分估计手术难度,选择合理的手术方案。囊肿壁与脉络丛、室管膜、透明隔及其表面静脉(尤其是隔静脉和丘纹静脉)、穹隆等重要结构粘连,室管膜粘连分离较容易,脉络丛粘连通常较紧密,分离困难时不能强求全切除,避免出现难以预料的神经血管损伤。
目前,许多国内外术者采用囊肿切开手术方法,认为切开手术效果好,囊肿复发率低,且手术出血风险极小,安全系数高。囊肿切开手术囊肿切开术包括开颅手术、立体定向手术、内镜下囊肿膜开窗术和神经导航辅助内镜膜开窗术。立体定向囊肿切开手术虽然可以精确设计手术切口和手术径路,以避免因手术路径引起的脑功能缺失,但操作仍存在很大的盲目性,容易导致神经血管的损伤。笔者采用内镜手术方法,并结合神经导航辅助技术,成功治疗了21例侧脑室内囊肿(图2)。神经导航的作用优势体现在以下几个方面:1.精确设计手术入路及手术轨迹,既能使皮层切口远离功能区域,又可令内镜手术轨迹能够贯穿囊肿前后壁,便于必要时同时作囊肿前后壁开窗;2.内镜下脑室内手术需要以室间孔、隔静脉、丘纹静脉、脉络丛及其走向、透明隔等结构作为参考标志,防止手术迷路。但脑室内囊肿通常导致上述结构移位,或被膜覆盖其上。通过神经导航影像学解剖精确定位,提高了手术的安全性,避免损伤重要神经血管;3.完成导航注册和校正步骤之后,内镜工作鞘的头端和鞘杆分别代表定位点和手术方向,并利用工作站实时、交互式操作功能,使术者方便地知道内镜头端“在哪里”,内镜工作鞘“指向哪里”。囊肿壁开窗部位多选取在远离脉络丛的位置,因脉络丛附近的囊壁表面静脉较密集。开窗器械和方法依次顺序为:电凝烧灼囊壁、球囊穿刺扩张和微型剪切除囊壁。开窗面积应至少20mm×10mm,为防止囊壁开窗边缘闭合,开窗后应常规双极电凝窗缘。如单个窗口开窗面积较小,或囊肿与侧脑室粘连面较大,可能使含有脉络丛的侧脑室某部分被囊肿孤立,与室间孔不交通,则应在对侧壁再开窗。
笔者认为,神经导航辅助内镜膜开窗术是目前治疗脑室内囊肿较合理的、安全性很高的手术方法,手术简便,创伤微小,住院时间短。经随访,患者症状明显改善,无一例囊肿复发。








