- 浅谈麻醉下水扩张诊断间质性膀胱炎及其临床意义
- 发布于 2011-08-24 13:20 来源:杨勇医生
无论是否采用美国NIDDK标准诊断间质性膀胱炎,麻醉下水扩张是否有红斑症和Hunner’s溃疡仍然是间质性膀胱炎诊断的最重要的证据之一。本文讲简要介绍麻醉下膀胱镜检和水扩张诊断间质性膀胱炎的方法和临床意义。
在进行麻醉下水扩张之前,对患者的病史应有全面的了解,应根据NIDDK标准基本完成其他排他性检查,麻醉下膀胱镜检和水扩张应是间质性膀胱炎的最后一个有创性检查。
通常采用腰麻或静脉麻醉(无需辅助呼吸)。截石位,常规消毒铺巾。灌注液为生理盐水,灌注瓶应在患者耻骨联合上方80厘米处。先进行膀胱镜检查,观察时应尽量避免粘膜损伤,以避免影响此后粘膜出血的判断。观察内容包括膀胱尿道内任何异常,如有无粘膜肿物,有无粘膜出血,有无粘膜白斑,有无粘膜溃疡,有无膀胱和尿道憩室,积压尿道有无脓液渗出等。观察有无输尿管异常。灌注超过400ml后,应主要观察液体滴速,如液体滴速明显变缓或停止,说明膀胱内压力接近或达到80厘米水柱,保留此压力3分钟,排控膀胱。再次观察膀胱内粘膜情况,出血点一般出现在伸展较大的部位,如前壁,顶部,后壁,左右侧壁等。如三个部位以上出现平均超过10个的出血点,即为红斑症阳性。如出现特征性溃疡也是间质性膀胱炎的诊断依据。观察完毕后还应取粘膜随机活检。随机活检的目的一是除外广泛原位癌,二是了解膀胱有无慢性炎症表现。尽管慢性炎症的病理表现不是间质性膀胱炎的诊断依据,但发现粘膜肥大细胞侵润,可能提示该患者间质性膀胱炎的病因可能与过敏或自体免疫有关,抗组胺类的药物可能对这类患者有一定的疗效。对特征性溃疡也需要活检,Hunner’s溃疡病理有特征性表现,有大量的肥大细胞和其他炎性细胞的侵润。
麻醉下水扩张后大约有60%的患者出现症状缓解,但这种缓解是暂时的,短则数天,长则3个月,症状还会恢复到水扩张前。同时患有盆底疼痛者,常主诉水扩张后憋尿时膀胱疼痛症状可缓解,但会阴部,阴道尿道周围疼痛为主的盆底疼痛症状一般无明显改善。
麻醉下水扩张主要用于间质性膀胱炎的诊断,由于对膀胱间质的损害严重,尽管会带来暂时的症状缓解,但不建议作为长期定期的治疗手段。
以下是本人的临床资料,可供大家参考,但保留资料的版权所有!
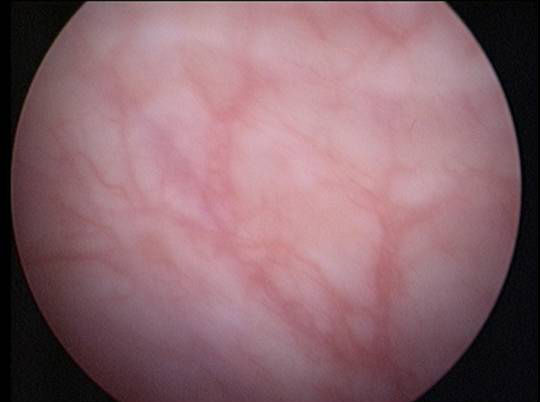
图1:膀胱充盈初始,可以观察到粘膜变薄,表现为粘膜下血管即为清晰。但并非所有变薄的粘膜均为间质性膀胱炎,还需要结合有无红斑症。
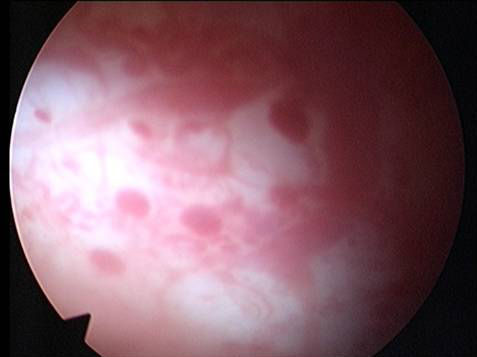
图2:这是典型的红斑症,图左下方可见散在的出血红斑,右上方则出血点已融合成片。
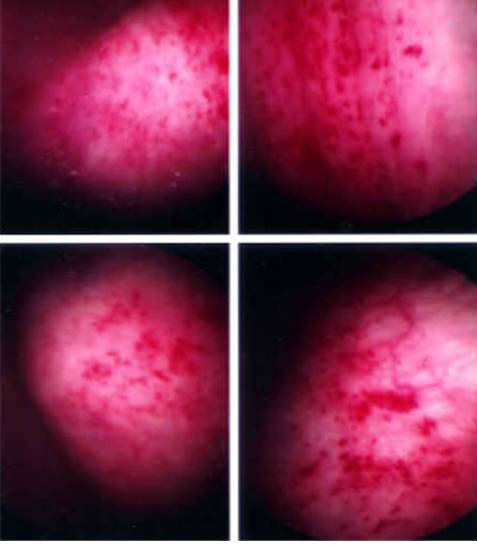
图3:典型的红斑症镜下表现






