- 结直肠癌诊疗规范三(续)
- 发布于 2012-10-31 18:15 来源:郑乃国医生
七、直肠癌肝转移治疗规范
(一)直肠癌肝转移的定义。
1.国际通用分类:
①同时性肝转移。直肠癌确诊时发现的或直肠癌原发灶根治性切除术后6个月内发生的肝转移。
②异时性肝转移。直肠癌根治术6个月后发生的肝转移。贵阳中医二附院普外科郑乃国
2.直肠癌确诊时合并肝转移与直肠癌原发灶根治术后的肝转移在诊断和治疗上有较大差异,因此本规范按“结直肠癌确诊时合并肝转移”和“结直肠癌根治术后发生肝转移”两方面阐述。
(二)直肠癌肝转移的诊断。
1.结直肠癌确诊时肝转移的诊断。
(1)对已确诊直肠癌的患者,应当进行肝脏超声和/或增强CT影像检查,对于怀疑肝转移的患者加行血清AFP和肝脏MRI检查。PET-CT检查不作为常规推荐,可在病情需要时酌情应用。
(2)肝转移灶的经皮针刺活检仅限于病情需要时应用。
(3)直肠癌术中须常规探查肝脏以进一步排除肝转移可能,对可疑的肝脏结节可考虑术中活检。
2.直肠癌原发灶根治术后肝转移的诊断。
直肠癌根治术后的患者,应当定期随访肝脏超声或/和增强CT扫描,怀疑肝转移的患者应当加行肝脏MRI检查,PET-CT扫描不作常规推荐。
(三)直肠癌肝转移的治疗。
手术完全切除肝转移灶仍是目前能治愈直肠癌肝转移的最佳方法,故符合条件的患者均应当在适当的时候接受手术治疗。对部分最初肝转移灶无法切除的患者应当经多学科讨论慎重决定新辅助化疗和手术时机,创造一切机会使之转化为可切除病灶。
1.肝转移灶手术的适应证和禁忌证。
(1)适应证:
①直肠癌原发灶能够或已经根治性切除。
②根据肝脏解剖学基础和病灶范围肝转移灶可完全(R0)切除,且要求保留足够的肝脏功能,肝脏残留容积≥50%(同步原发灶和肝转移灶切除)或≥30%(分阶段原发灶和肝转移灶切除)。
③患者全身状况允许,没有不可切除的肝外转移病变。
(2)禁忌证:
①直肠癌原发灶不能取得根治性切除;
②出现不能切除的肝外转移;
③预计术后残余肝脏容积不够;
④患者全身状况不能耐受手术。
2.可切除的直肠癌肝转移的治疗。
(1)手术治疗。
①直肠癌确诊时合并肝转移。
在下列情况下,建议直肠癌原发灶和肝转移灶同步切除:肝转移灶小、且多位于周边或局限于半肝,肝切除量低于50%,肝门部淋巴结、腹腔或其他远处转移均可手术切除时可考虑应用。
在下列情况下,建议直肠癌原发灶和肝转移灶分阶段切除:
a先手术切除结直肠癌原发病灶,分阶段切除肝转移灶,时机选择在结直肠癌根治术后4~6周。
b若在肝转移灶手术前进行治疗,肝转移灶的切除可延至原发灶切除后3个月内进行。
c急诊手术不推荐原发直肠癌和肝脏转移病灶同步切除。
d可根治的复发性直肠癌伴有可切除肝转移灶倾向于进行分阶段切除肝转移灶。
②直肠癌根治术后发生肝转移。
既往直肠原发灶为根治性切除且不伴有原发灶复发,肝转移灶能完全切除且肝切除量低于70%(无肝硬化者),应当予以手术切除肝转移灶,可先行新辅助治疗。
③肝转移灶切除术后复发。
在全身状况和肝脏条件允许的情况下,对于可切除的肝转移灶术后的复发病灶,可进行二次、三次甚至多次的肝转移灶切除。
④肝转移灶手术方式的选择。
a肝转移灶切除后至少保留3根肝静脉中的1根且残肝容积≥50%(同步原发灶和肝转移灶切除)或≥30%(分阶段原发灶和肝转移灶切除)。
b转移灶的手术切缘一般应当有1cm正常肝组织,若转移灶位置特殊(如紧邻大血管)时则不必苛求,但仍应当符合R0原则。
c如是局限于左半或右半肝的较大肝转移灶且无肝硬化者,可行规则的半肝切除。
d建议肝转移手术时采用术中超声检查,有助于发现术前影像学检查未能诊断的肝转移病灶。
(2)术前治疗。
①直肠癌确诊时合并肝转移。在原发灶无出血、梗阻或穿孔时推荐术前治疗,方案可选FOLFOX、FOLFIRI或CapeOX,可联合分子靶向药物治疗;一般建议2~3个月内完成。西妥昔单抗推荐用于K-ras基因野生型患者。使用贝伐珠单抗时,建议手术时机选择在最后一次使用贝伐珠单抗6周以后。不建议多种靶向药物联合应用。
②直肠癌根治术后发生的肝转移。原发灶切除术后未接受过化疗的患者,或者发现肝转移12个月前已完成化疗的患者,可采用术前治疗(方法同上);肝转移发现前12个月内接受过化疗的患者,也可直接切除肝转移灶。
(3)切除术后的辅助治疗。
肝转移灶完全切除的患者推荐术后辅助化疗,建议手术前后化疗时间共为6个月。术后化疗方案建议可选5-FU/LV、卡培他滨、5-FU/LV/奥沙利铂或 CapeOx方案。术前治疗有效的患者建议沿用术前方案。
3.不可切除的结直肠癌肝转移的治疗。
(1)除合并出血、穿孔或梗阻等急症需要手术切除原发灶以外的不可切除的直肠癌肝转移患者,应当经多学科讨论,慎重选择方案及药物(原则同7.3.2中的术前治疗)进行系统治疗,创造一切机会转化为可手术治疗。治疗过程中每6-8周评估疗效,一旦达到可手术切除条件,尽早争取手术治疗。转化为可切除的直肠癌肝转移患者等同于7.3.2相关原则。
(2)射频消融。
①一般情况不适宜或不愿意接受手术治疗的可切除直肠癌肝转移患者推荐使用射频消融,射频消融的肝转移灶的最大直径小于3cm且一次消融最多3枚。
②预期术后残余肝脏体积过小时,建议先切除部分较大的肝转移灶,对剩余直径小于3cm的转移病灶进行射频消融。
(3)放射治疗。
无法手术切除的肝转移灶,若全身化疗、肝动脉灌注化疗或射频消融无效,建议放射治疗。
(4)肝动脉灌注化疗。
仅限于肝转移灶多发且不能耐受全身化疗的患者。
(5)其他治疗方法。
包括无水酒精瘤内注射、冷冻治疗和中医中药治疗等,仅作为综合治疗的一部分应用。
八、局部复发直肠癌的治疗规范(一)分型。目前,局部复发的分型建议使用以下分类方法: 根据盆腔受累的解剖部位分为中心型(包括吻合口、直肠系膜、直肠周围软组织、腹会阴联合切除术后会阴部)、前向型(侵及泌尿生殖系包括膀胱、阴道、子宫、精囊腺、前列腺)、后向型(侵及骶骨、骶前筋膜)、侧方型(侵犯盆壁软组织或骨性骨盆)。(二)治疗原则。 根据患者和病变的具体情况评估,可切除或潜在可切除患者争取手术治疗,并与术前放化疗、术中放疗、辅助放化疗等结合使用;不可切除的患者建议放、化疗结合的综合治疗。(三)手术治疗。
1.可切除性的评估。
必须在术前评估复发病灶得到根治切除的可能性。推荐根据复发范围考虑决定是否使用术前放化疗。建议根据术中探查结果核实病灶的可切除性,必要时可行术中冰冻病理检查。
不可切除的局部复发病灶包括:
①广泛的盆腔侧壁侵犯;
②骨性盆腔受侵;
③髂外血管受累;
④肿瘤侵至坐骨大切迹、坐骨神经受侵;
⑤侵犯第2骶骨水平及以上。
2. 手术原则。
(1)推荐由结直肠外科专科医师根据患者和病变的具体情况选择适当的手术方案,并与术前放化疗、术中放疗、辅助放化疗等结合使用。
(2)推荐必要时与泌尿外科、骨科、血管外科、妇产科医师等共同制订手术方案。
(3)手术探查必须由远及近,注意排除远处转移。
(4)必须遵循整块切除原则,尽可能达到R0切除。
(5)术中注意保护输尿管(酌情术前放置输尿管支架)以及尿道。
3.可切除的病灶手术方式。
手术方式包括低位前切除术(LAR)、腹会阴联合切除(APR)、盆腔清扫术等。
(1)中心型:建议行APR以保证达到R0切除;既往行保肛手术的在病变较为局限的情况下可考虑 LAR。APR术后会阴部术野复发如病变局限可考虑行经会阴或经骶切除术。
(2)前向型:患者身体情况允许的情况下,可考虑切除受侵犯器官,行后半盆清扫或全盆清扫术。
(3)侧向型:切除受累及的输尿管、髂内血管以及梨状肌。
(4)后向型:腹骶联合切除受侵骶骨。会阴部切口可使用大网膜覆盖或一期缝合。必要时使用肌皮瓣(股薄肌、臀肌、横行腹直肌皮瓣、背阔肌等)。
(四)放射治疗原则。可切除的局部复发患者,建议先行手术切除,然后再考虑是否行术后放疗。不可切除局部复发患者,推荐行术前同步放化疗,并争取手术切除。参见放射治疗相关章节。
(五)化疗原则。可切除的复发转移患者,不常规推荐术前化疗,术后考虑行辅助化疗,化疗方案参见辅助化疗章节。
九、肠造口康复治疗
(一)人员、任务、架构。 有条件的医院推荐配备造口治疗师(专科护士)。造口治疗师的职责包括所有造口(肠造口、胃造口、尿路造口、气管造口等)术前术后的护理、复杂伤口的处理、大小便失禁的护理、开设造口专科门诊、联络患者及其他专业人员和造口用品商、组织造口联谊会并开展造口访问者活动。
(二)术前心理治疗。
推荐向患者充分解释有关的诊断、手术和护理知识,让患者接受患病的事实,并对即将发生的事情有全面的了解。(三)术前造口定位。
推荐术前由医师、造口治疗师、家属及患者共同选择造口部位。
1.要求:患者自己能看到,方便护理;有足够的粘贴面积;造口器材贴于造口皮肤时无不适感觉。
2.常见肠造口位置如图1
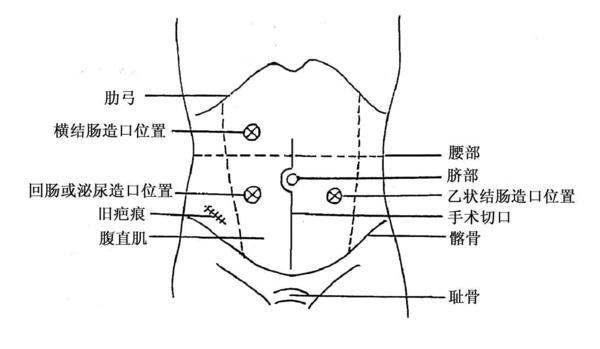
图1:常见肠造口位置(四)肠造口术后护理。
1.术后第一天开放造口,要注意观察造口的血运情况。
2.选择造口用品的标准应当具有轻便、透明、防臭、防漏和保护周围皮肤的性能,患者佩戴合适。
3.保持肠造口周围皮肤的清洁干燥。长期服用抗生素、免疫抑制剂和激素的患者,应当特别注意肠造口部位真菌感染。
十、随访
结直肠癌治疗后一律推荐规律随访。
(一)病史和体检,每 3-6个月 1次,共 2年,然后每 6个月 1次,总共 5年,5年后每年1次。
(二)监测CEA、CA19-9,每3-6个月 1次,共 2年,然后每 6个月1 次,总共 5年,5年后每年1次。
(三)腹/盆超声、胸片每3-6个月 1次,共 2年,然后每 6个月1 次,总共 5年,5年后每年1次。
(四)腹/盆CT或MRI每年1次。
(五)术后1年内行肠镜检查,如有异常,1年内复查;如未见息肉,3年内复查;然后5年1次,随诊检查出现的大肠腺瘤均推荐切除。
(六)PET-CT不是常规推荐的检查项目。(完)






