- 冠心病发病机制的“太阳系”新概念是什么?
- 发布于 2013-12-29 22:36 来源:李军医生
一、“金标准”的由来
目前临床上,无论诊断或治疗,均严格遵循“金标准”――冠状动脉造影的结果。冠状动脉造影显示患者血管直径狭窄≥50%,即诊断为冠心病。即使包括心电图、超声心动图和核磁等在内的其他诊断技术检测结果呈阳性,只要造影显示狭窄<50%,就认定其他结果为假阳性;反过来,其他检测结果呈阴性,只要造影显示为阳性,就认定其他结果为假阴性。而治疗标准为:≥70%的狭窄实施介入治疗,<70%则不进行介入治疗。总而言之,所有的观点始终围绕着冠状动脉造影所显示的管腔直径狭窄程度。
追根溯源,“金标准”源于1974年在《美国心脏病学杂志》上发表的一个对狗进行的试验。而冠状动脉血流储备分数(FFR)的概念也源于此。在此研究中,研究者将静息状态下的狗的冠状动脉进行结扎,使之逐渐狭窄至完全闭塞。由于冠状动脉血容量会自动调节,所以在静息状态下,只有当冠状动脉直径狭窄>80%时,其血流量才会产生改变。而如果把冠状动脉扩大到最大限度再结扎的话,其血容量比静息状态高4~5倍;冠状动脉至狭窄为50%时,血流量就开始发生明显改变。
经过几年时间,在临床实践中,此试验由狗到人实现了转化医学的发展。目前的心脏病学认为:血管直径狭窄≥50%为血流动力学的狭窄,≥85%为临界狭窄。而这些都源于上述研究。经过临床实践,冠状动脉临界狭窄又很快转变成缺血性狭窄。
二、冠心病的相关研究
近年来的临床试验表明(包括动物试验和针对患者的研究),慢性冠状动脉狭窄和心肌缺血之间没有直接关系。把冠状动脉狭窄等同于缺血性心脏病,将二者视为对应关系这一看法将问题过度简化了。因为很多患者存在心肌缺血的证据,但在造影下并没有冠状动脉狭窄病变;相反,患者的狭窄可能很严重,却没有胸痛等心肌缺血症状。有经验的介入医生应该了解,很多慢性闭塞病变的患者往往没有缺血症状,而很多患者在接受冠状动脉介入治疗后,仍然持续存在缺血症状,或在短时间内须再次行介入治疗。总的来说,如果不把患者的狭窄情况减轻,患者的预后改善并不大。
1、诊断方面
2008年发表于Atherosclerosis的一个研究中,对163例有缺血症状的患者进行了冠脉造影检查,其中105个患者有冠脉狭窄但程度较轻,没有阻塞性狭窄,39例患者有明显的冠状动脉狭窄,但仅15例有限制血流的病变,而且负荷试验结果正常。这说明病变和缺血之间存在着严重的矛盾现象。研究发现,大部分死于急性冠状动脉综合征的患者,死因是斑块破裂而非血管腔的进行性狭窄。大部分STEMI患者死于斑块破裂合并阻塞管腔的血栓,而NSTEMI或不稳定性心绞痛的患者并没有阻塞性血栓,发生急性冠状动脉综合征的原因是斑块的破裂、糜烂。
一个对2000年以后死于非冠心病(自杀、车祸等)患者进行尸检的研究表明,60%的青年男性冠状动脉斑块已达到二级或以上,但并没有缺血性心脏病;90%急性或慢性缺血性心脏病的患者有临界狭窄,而对照组,即没有缺血性心脏病的人群中,50%存在临界狭窄,所以临界狭窄并不一定会导致缺血;在212名急性冠状动脉综合征患者中,1/3的患者心血管是正常的。
1999年发表的GUSTOⅡb试验中,7%~10%的STEMI患者没有冠心病;NTSTEMI患者中,4%~9%的青年患者有心肌梗死但没有冠心病;另外,不稳定性心绞痛的比例更大,14%的男性和30%的女性有心绞痛但无冠心病。
2、治疗方面
对于冠心病的治疗,我们究竟应针对狭窄还是缺血?
在COURAGE试验中,1/3高度选择的患者在接受PCI治疗一年后仍然有症状,内科药物治疗组和介入治疗组的心绞痛发生率以及终点事件(心肌梗死、死亡、脑卒中)没有显著统计学差异。研究表明,即使冠状动脉狭窄被解除,长远看来,PCI和药物治疗相比,并没有带来更多的症状改善。
FAME研究把1005例多支血管病变的冠心病患者随机分为两组:一组在冠状动脉造影的指导下,对>70%的狭窄病变进行药物支架PCI治疗;另外一组通过冠状动脉造影和FFR检查来看是否心肌是否缺血,对FFR≤0.8的患者行PCI治疗(即第一组只看解剖情况,第二组还要看心肌在功能上是否有缺血)。经过一年的随访发现,两组之间的MACE事件有差异,FFR显示缺血从而进行PCI治疗的患者预后优于不论缺血与否都植入支架的患者。这清楚地表明,在现代治疗的条件下,针对缺血的治疗比针对狭窄的治疗更能改善患者预后。
另外一个发表在《新英格兰医学杂志》的试验,通过观察1000例严重冠脉狭窄伴心力衰竭的患者以比较搭桥治疗和内科药物治疗效果。结果发现,两组之间没有明显差异(死亡率、心绞痛改善等),即对合并心衰的冠心病患者进行搭桥治疗并没有明显改善患者预后。
2010年发表在《美国心脏病学杂志》上的一个研究,将532例心绞痛患者平均分为两组:一组进行药物治疗,一组进行PCI治疗。经过六年的随访发现,两组在死亡率和心肌梗死方面没有显著差异。而存在显著差异的有:(1)一年内的再血管化治疗,PCI治疗组较多;(2)心绞痛症状,药物治疗组较多;(3)硝酸盐的使用情况,药物治疗组较多。总的结论是,在现代条件的治疗下,PCI治疗并没有明显优于药物治疗。
2004年发表于JACC 的BARI研究,对407例无冠心病的患者在五年后评价损害的心肌和心绞痛症状并做再血管化治疗。研究发现这些患者在五年间病变迅速进展并最终导致心肌缺血和心绞痛,而并非由于当时没有进行完全性血运重建。随访前期很多较轻的病变有了很大的进展,再血管化治疗失败所导致的心肌缺血是次要的。
2011年发表于《新英格兰医学杂志》的PROSPECT试验,旨在观察斑块进展。它也是第一个对易损斑块进行评价的多中心临床试验(n=697)。研究发现,介入治疗伊始,由于斑块很小而没有处理的,三年后可能变成“罪犯血管”。在引起的事件中,由当初的“罪犯血管”导致的疾病占12.9%,非“罪犯血管”导致的疾病占11.6%。
三、引起心脏缺血的其他相关原因
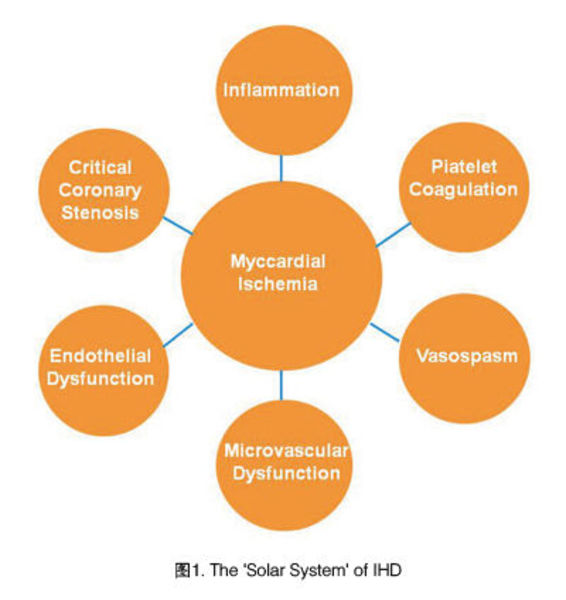
整合目前的证据,缺血性心脏病远非斑块狭窄这么简单,此外,我们还应考虑其他因素,包括自发性的血栓形成,冠状动脉的痉挛、炎症,微血管功能异常、内皮功能异常和斑块里的血管新生。
对132例患者进行尸检的研究发现,在斑块的表面存在自发性形成的血栓,与斑块类型及其严重程度没有关系。因此,斑块越大血栓越易形成的观点并不成立。
一组对308例患者进行经导管检查的研究发现,微血管或外膜血管的冠脉动脉内皮功能异常可预测急性心血管事件。造影显示,无论冠脉是否狭窄,依据血管内皮功能异常即可预测心血管事件,说明内皮功能异常本身就可引起心血管事件。另外,斑块在成长过程中会分泌多种炎症因子,其在不同时期的介导也可以引起急性心血管事件。
针对这些,在最近的国际会议上对缺血性心脏病的发病机制提出了一个新的概念――“太阳系”,这个“太阳系”的中心是心肌缺血,即冠心病的发病机制要从以“斑块”为中心转变为以“心肌细胞”为中心。除临界狭窄外,还有很多其他原因都可以造成心肌缺血和心肌梗死。因此,专家建议,无论是诊断还是治疗的临床实践都应以“心肌缺血”为中心,仅当存在缺血病变时才进行介入治疗。在过去的学说和实践中,一切都围绕着狭窄转,这种做法并不正确。
四、总 结
如何评价心肌缺血,是我们下一步急需考虑的问题。除了造影,FFR又具备何种指导意义?进行负荷试验,观察ST段压低的时间、程度、范围以及心肌灌注显像时的严重性和范围都可以为我们提供一些无创性评价信息。过去常以造影显示狭窄是否达到50%来判定假阳性或假阴性,而现在这个“金标准”已经受到挑战。这意味着在临床实践中,除了狭窄,我们还需探索心肌缺血其他的发生机理。另外,对患者需进行个体化治疗,除了介入,药物治疗也可以保护心肌,这亦有待进一步研究。
目前已有的证据表明,冠状动脉动脉严重狭窄只是导致缺血性心脏病的其中一个因素,而其综合病因非常复杂,我们需要发明更多的方法学,并通过预防医学降低患者的死亡率和病残率。此价值思想的转移提醒我们,不能只把精力放在冠状动脉上,心肌细胞也值得我们重点关注。“太阳系”新学说汇总了很多冠心病权威专家及指南主席的国际讨论,它指出应重新考虑稳定型缺血性心脏病,这意味着一个新时代的开始。希望这些争论能在我国介入心脏病学界当中引起反思,从而对我们今后的科研有一定的启发。








